Ciencia y Salud, Vol. VII, No. 2, abril-junio, 2023 • ISSN (impreso): 2613-8816 • ISSN (en línea): 2613-8824 • Sitio web: https://revistas.intec.edu.do/
COVID-19 Y OBESIDAD EN PACIENTES ADMITIDOS EN LA UNIDAD DE CUIDADOS INTENSIVOS
COVID-19 and obesity in patients admitted to Intensive Care Unit
Cómo citar: . Rodríguez Domínguez MC, Capellan Lereburs N, Sánchez Marmolejos AS, Acra-Tolari R, Herrera Mercedes H, Mejías De la Cruz D. COVID-19 y obesidad en pacientes admitidos en la Unidad de Cuidados Intensivos. cysa [Internet]. 3 de junio de 2023 [citado 2 de junio de 2023];7(2):49-57. Disponible en: https://revistas.intec.edu.do/index.php/cisa/article/view/2850
Introducción
La obesidad y sus complicaciones asociadas la salud constituyen un problema a nivel mundia.1, 2 En el 2016, aproximadamente 39 % de la población adulta presentó sobrepeso, este número ha ido incrementando y se estima que para el año 2030 una de cada cinco mujeres y uno de cada siete hombres confronten el sobrepeso.1, 3 Esta situación es preocupante, especialmente para país de bajos ingresos, debido al impacto significativo a nivel de salud pública y sus consecuentes repercusiones en la economía y calidad de vida de la población afectada.2, 4
La obesidad representa un factor de riesgo para el desarrollo de enfermedades no transmisibles.2, 6-8 Del mismo modo, ha sido estudiada la asociación entre la obesidad y enfermedades transmisibles de tipo infeccioso, especialmente de origen viral, que proveen un riesgo significativo de complicaciones post-infección y mortalidad.9, 10
Al final del año 2020, más de un 30 % de las hospitalizaciones debido al COVID-19 en los Estados Unidos estuvieron asociadas con obesidad.11 Diversos estudios han observado que el binomio obesidad/Covid-19 incrementa las probabilidades de admisión a Unidad de Cuidados Intensivos (UCI).12-14 Esta situación representa la necesidad de una inminente intervención debido a las repercusiones eliminatorias ante la suma de dos pandemias.
Siendo conscientes de la resonancia que confiere la obesidad a las esferas respiratoria, inmunológica y cardiovascular, y reconociéndola como un potenciador de la morbimortalidad, quisimos identificar su prevalencia en pacientes admitidos a UCI que mostraron un pronóstico desfavorable.
Métodos
En este estudio observacional, retrospectivo, se recolectó la información de un solo centro médico en la República Dominicana, en el período de marzo a diciembre del 2020, para una población total de 382 pacientes hospitalizados en UCI con una prueba positiva de SARS-CoV-2 reportados en los récords médicos electrónicos de dicha institución. Esta información incluyó características demográficas, notas de evolución, signos vitales, historia clínica, diagnóstico, tratamiento, imágenes, resultados de laboratorio y otros exámenes. Los datos fueron analizados utilizando una hoja en Microsoft Office Excel 2019.
Para asegurar que pesos actualizados se implementaran en el estudio, solo incluimos medidas obtenidas en la admisión a UCI. Calculamos el Índice de Masa Corporal (IMC) como peso en kilogramos dividido por la altura en metros cuadrados y definiendo sobrepeso como ≥25 kg/m2, obesidad tipo 1 como ≥30 kg/m2, obesidad tipo 2 como ≥35 kg/m2, y obesidad clase 3 como ≥40 kg/m2, respectivamente.
Análisis y tamaño de la muestra
A través de toda la investigación, de los 382 pacientes (n=382) admitidos a UCI del Hospital General Plaza de la Salud con diagnóstico de infección por SARS-CoV-2, con una prueba positiva de PCR, 85.08 % (325) presentó alteraciones en el peso, estratificados como: Normo peso 14.92 %, Sobre peso 36.91 %, Obesidad tipo 1 un 31.9 %, obesidad tipo 2 un 9.4 % y obesidad tipo 3 un 6.8 %. En promedio, el IMC de los pacientes admitidos fue 30.1. Adicionalmente, la población contó con un 64.39 % de hombres y 35.60 % de mujeres. La edad promedio fue de 62 años con una desviación estándar de 15.5 años (véase figura 1).
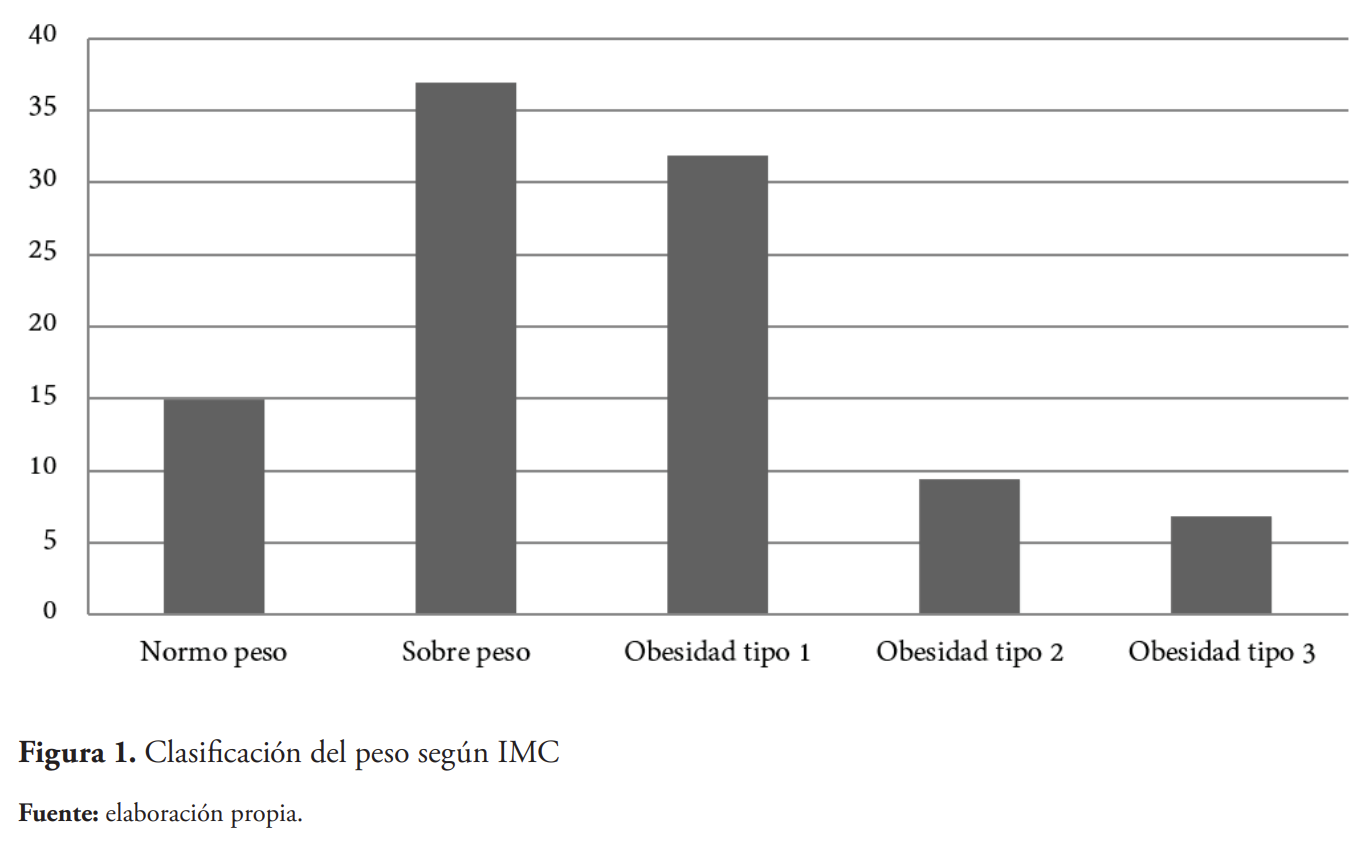
Resultados
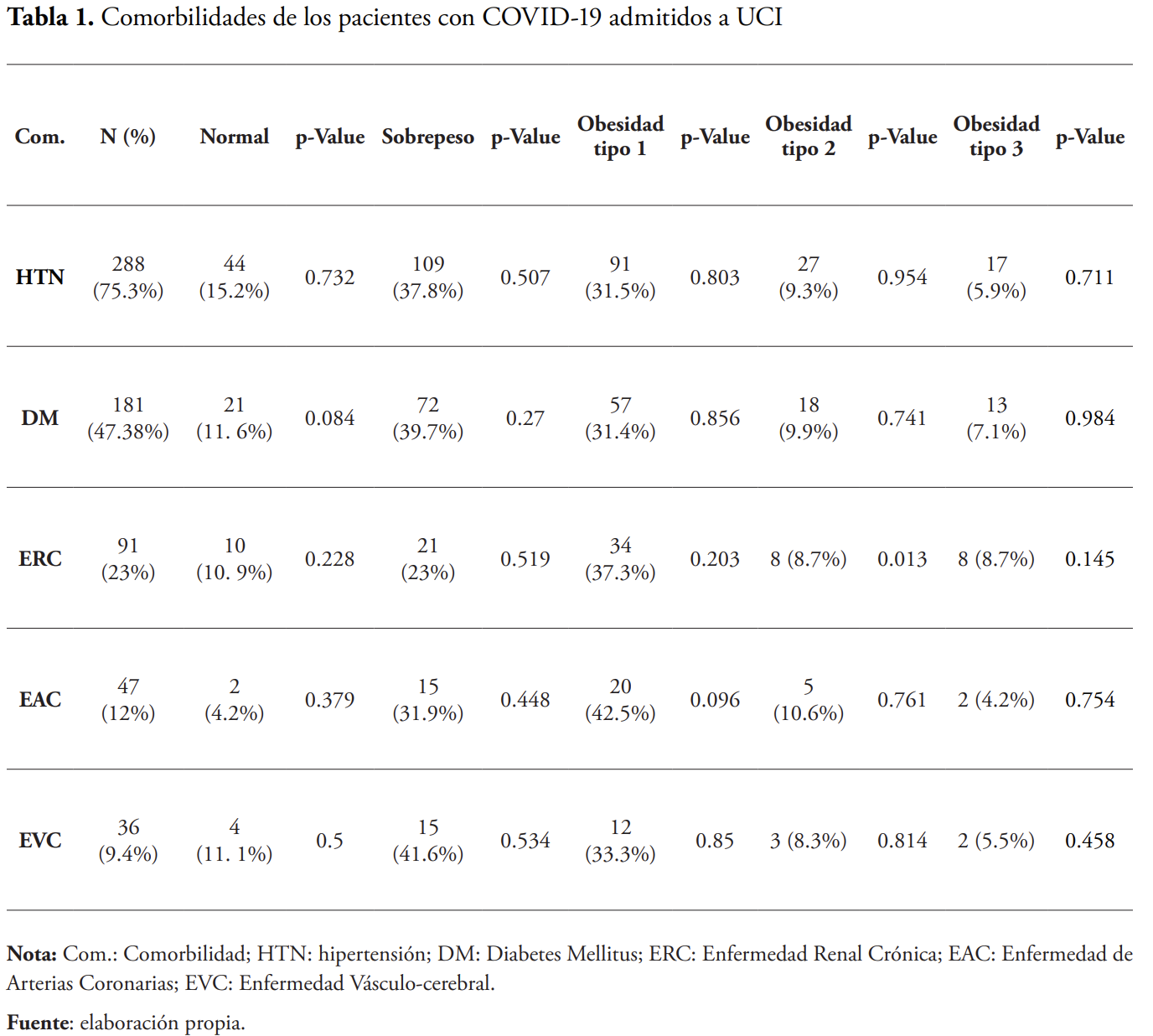
Las tres comorbilidades más prevalentes en los pacientes admitidos a UCI fueron la hipertensión, obesidad y Diabetes Mellitus tipo 2, resaltando cómo los pacientes en sobre peso representaron casi un 50 % de la población afectada (Tabla 1). Otras condiciones de salud como enfermedad renal crónica, alteraciones vasculares y pulmonares también confirieron un incremento en el riesgo de hospitalización.
Respecto a la necesidad de soporte ventilatorio, 26.6 % de los pacientes necesitaron ventilación mecánica. La estadía en UCI para estos pacientes fue en promedio de 6.2 días con una desviación estándar de 5 días.
La ausencia de comorbilidades se apreció solo en un 10.3 %, resaltando cómo un 89.7 % de los pacientes estuvieron afectados por otras condiciones de salud. Notando esto, la tasa de mortalidad de los pacientes obesos representó un 30.4 %, sin diferencias significativas en los 3 rangos de obesidad.
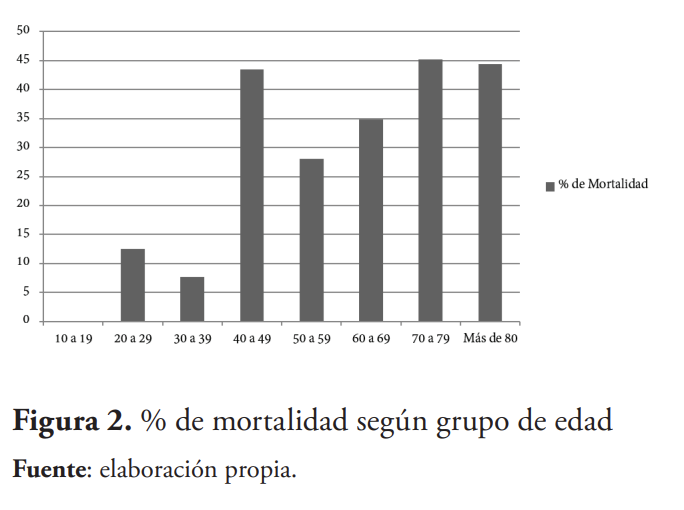
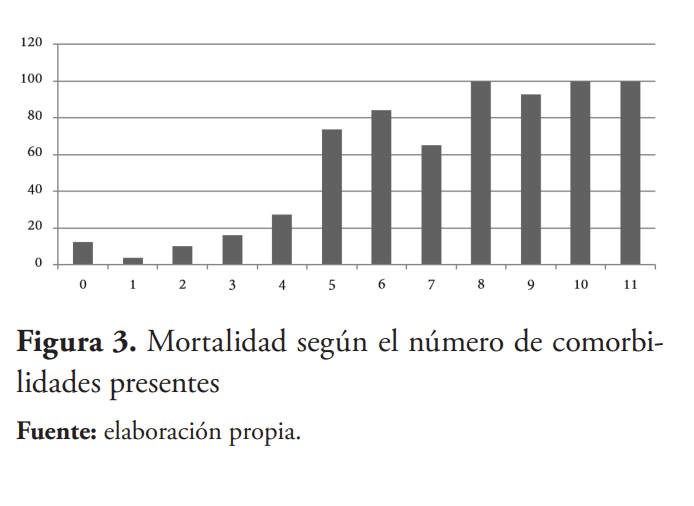
Los pacientes obesos presentaron mayor nivel de índice de mortalidad al compararlos con pacientes más jóvenes de entre 20-39 años (véase figura 2). Del mismo modo, aquellos pacientes con más de cuatro factores de riesgo demostraron mayor susceptibilidad al COVID-19 (véase figura 3). Mortalidad por todas las causas en UCI fue un 35.4 % (n=135).
Discusión
Desde inicios del 2020, cuando la pandemia por SARS-CoV-2 fue declarada inminente debido a su impacto a nivel mundial, diversos estudios se han desarrollado con el objetivo de identificar aquellos factores de riesgo que incrementan el riesgo de complicaciones mayores, como hospitalización, admisión a UCI y mortalidad.15-18 Hipertensión y diabetes fueron comorbilidades protagónicas durante investigaciones tempranas de pacientes hospitalizados; sin embargo, a pesar de que es reconocida por su impacto sobre la salud en general, la obesidad como factor de riesgo para un peor pronóstico en pacientes afectados por SARS-CoV-2 fue adoptado meses más tarde.19-20
Es importante resaltar que la obesidad se manifiesta como una condición multifactorial, asociada no solo con los hábitos alimenticios diarios de cada persona; sin embargo, está del mismo modo asociada con predisposición genética y diversas alteraciones hormonales.6 Estos son solo algunos de los factores que han hecho posible la evidente expansión de la obesidad como comorbilidad a nivel mundial.6, 11 Debido a su alta prevalencia, resulta necesario prestar atención al impacto que conlleva la infección por COVID-19 en pacientes que padecen de obesidad, de manera que se pueda mejorar el pronóstico de la población afectada.
El presente estudio demuestra que entre los pacientes admitidos a UCI debido a SARS-CoV-2, 85 % presentó alteración en el peso. Del mismo modo, de acuerdo con las últimas estadísticas de la CDC, la obesidad estuvo relacionada tres veces más con hospitalizaciones, al compararse con pacientes no obesos.11 Una posible razón para este patrón es que la obesidad contribuye al establecimiento de un estado proinflamatorio asociado con la activación crónica del sistema inmune, que da lugar a alteraciones básicas de las funciones del sistema de defensas.18, 21-24
Se determinó que 26.6 % de los pacientes obesos requirieron soporte ventilatorio. Adicionalmente, otros estudios han hecho esta asociación: se ha podido observar que la obesidad no solo representa un factor de riesgo para admisión a UCI, sino que incrementa la probabilidad en un 73 % de requerir soporte ventilatorio;24, 25 lo cual enfatiza la idea de que la obesidad se constituye como una amenaza para un peor pronóstico de COVID-19.
Casos severos de COVID-19 han estado relacionados principalmente con la edad, sexo, y presencia de comorbilidades.17, 25 En el presente estudio se puede apreciar que la mortalidad fue incrementando progresivamente con la edad, con un pico significativo empezando a los 40 años. En comparación a esto, otros estudios demuestran que pacientes más jóvenes y obesos tenían mayor riesgo de complicaciones en comparación con aquellos pacientes de mayor edad que no estaban en sobrepeso.23, 26
Otro punto es que casi un 90 % de los pacientes estudiados presentó al menos una comorbilidad, y aquellos con cuatro o más comorbilidades mostraron una tasa de mortalidad iniciando en 73.52 % hasta progresivamente alcanzar casi un 100 % para aquellos pacientes con ocho comorbilidades o más. Es evidente cómo en otros estudios la obesidad acompañada por otros factores de riesgo se manifestó en primer plano como un elemento agravante para un peor pronóstico de COVID-19.27-29
Se estableció que en los pacientes obesos admitidos la mortalidad alcanzó un 30.4 %. Este valor es significativo porque la mortalidad a nivel mundial por COVID-19 representa un 5 % en la población general.30 Adicionalmente, otro estudio muestra cómo este valor escaló considerablemente en pacientes que requirieron admisión, resaltando UCI.31 Definitivamente, la obesidad está directamente relacionada con un incremento en el riesgo de hospitalización, admisión a UCI y mortalidad, este es un hecho que ha sido demostrado en series de meta-análisis32-34, donde es claro cómo este desorden ha impactado la progresión de la pandemia SARS-CoV-2 en la sociedad.
Conclusión
En esta ocasión la obesidad encontró al peor de los aliados, una condición emergente que toma ventaja del estado debilitado y proinflamatorio del sistema inmune asociado con los desórdenes metabólicos, y que ha generado un resultado catastrófico en aquellos pacientes donde se presentan conjuntamente: obesidad/covid-19.
Nuestro estudio sugiere que la frecuencia de sobrepeso en aquellos pacientes con COVID-19 admitidos a UCI alcanzó casi un 50 %. Además, se estableció cómo pacientes de mayor edad y aquellos con comorbilidades representaron una correlación casi lineal con mayor riesgo de mortalidad.
Estos hallazgos resaltan la necesidad de acción a nivel individual y colectivo, por parte de la sociedad y autoridades correspondientes a incrementar los niveles de concientización sobre los riesgos del impacto de la obesidad y de cómo esta ha dado paso a mayores repercusiones ante la pandemia global en curso.
Referencias
- World obesity Atlas 2022 [Internet]. World Obesity Federation. [citado 20 Jun 2022]. Disponible en: https://www.worldobesity.org/resources/resource-library/world-obesity-atlas-2022
- Blüher M. Obesity: global epidemiology and pathogenesis. Nat Rev Endocrinol [Internet]. 2019 [citado 20 Jun 2022];15(5):288–98. Disponible en: https://www.nature.com/articles/s41574-0
19-0176-8 - Obesity and overweight [Internet]. Who.int. [citado 20 Jun 2022]. Disponible en: https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight
- Tremmel M, Gerdtham U-G, Nilsson PM, Saha S. Economic burden of obesity: A systematic literature review. Int J Environ Res Public Health [Internet]. 2017 [citado 20 Jun 2022];14(4):435. Disponible en: https://www.mdpi.com/1660-4601/14/4/435
- Loos RJF, Yeo GSH. The genetics of obesity: from discovery to biology. Nat Rev Genet [Internet]. 2022 [citado 20 Jun 2022];23(2):120–33. Disponible en: https://www.nature.com/articles/s41576-021-00414-z
- Vallgårda S, Nielsen MEJ, Hansen AKK, Cathaoir KÓ, Hartlev M, Holm L, et al. Should Europe follow the US and declare obesity a disease?: a discussion of the so-called utilitarian argument. Eur J Clin Nutr [Internet]. 2017 [citado 3 Jun 2022];71(11):1263–7. Disponible en: https://www.nature.com/articles/ejcn2017103
- Rebello CJ, Kirwan JP, Greenway FL. Obesity, the most common comorbidity in SARS-CoV-2: is leptin the link? Int J Obes (Lond) [Internet]. 2020 [citado 3 Jun 2022];44(9):1810–7. Disponible en: https://www.nature.com/articles/s41366-020-0640-5
- Sattar N, McInnes IB, McMurray JJV. Obesity is a risk factor for severe COVID-19 infection: Multiple potential mechanisms: Multiple potential mechanisms. Circulation [Internet]. 2020 [citado 3 Jun 2022];142(1):4–6. Disponible en: http://dx.doi.org/10.1161/CIRCULATIONAHA.120.047659
- Moser J-AS, Galindo-Fraga A, Ortiz-Hernández AA, Gu W, Hunsberger S, Galán-Herrera J-F, et al. Underweight, overweight, and obesity as independent risk factors for hospitalization in adults and children from influenza and other respiratory viruses. Influenza Other Respi Viruses [Internet]. 2019 [citado 3 Jun 2022];13(1):3–9. Disponible en: https://doi.org/10.1111/irv.12618
- Louie JK, Acosta M, Samuel MC, Schechter R, Vugia DJ, Harriman K, et al. A novel risk factor for a novel virus: obesity and 2009 pandemic influenza A (H1N1). Clin Infect Dis [Internet]. 2011 [citado 3 Jun 2022];52(3):301–12. Disponible en: https://pubmed.ncbi.nlm.nih.gov/21208911/
- CDC. Obesity, race/ethnicity, and COVID-19 [Internet]. Centers for Disease Control and Prevention. 2022 [citado 3 Jun 2022]. Disponible en: https://www.cdc.gov/obesity/data/obesity-and-covid-19.html
- Gao M, Piernas C, Astbury NM, Hippisley-Cox J, O’Rahilly S, Aveyard P, et al. Associations between body-mass index and COVID-19 severity in 6·9 million people in England: a prospective, community-based, cohort study. Lancet Diabetes Endocrinol [Internet]. 2021;9(6):350–9. Disponible en: http://dx.doi.org/10.1016/S2213-8587(21)00089-9
- Svensson P, Hofmann R, Häbel H, Jernberg T, Nordberg P. Association between cardiometabolic disease and severe COVID-19: a nationwide case-control study of patients requiring invasive mechanical ventilation. BMJ Open [Internet]. 2021;11(2):e044486. Disponible en: http://dx.doi.org/10.1136/bmjopen-2020-044486
- COVID-ICU Group on behalf of the REVA Network and the COVID-ICU Investigators. Clinical characteristics and day-90 outcomes of 4244 critically ill adults with COVID-19: a prospective cohort study. Intensive Care Med [Internet]. 2021;47(1):60–73. Disponible en: http://dx.doi.org/10.1007/s00134-020-06294-x
- Zheng Z, Peng F, Xu B, Zhao J, Liu H, Peng J, et al. Risk factors of critical & mortal COVID-19 cases: A systematic literature review and meta-analysis. J Infect [Internet]. 2020 [citado 22 mayo 2022];81(2):e16–25. Disponible en: https://www.sciencedirect.com/science/article/pii/S0163445320302346
- Zhou F, Yu T, Du R, Fan G, Liu Y, Liu Z, et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet [Internet]. 2020 [citado 22 mayo 22];395(10229):1054–62. Disponible en: http://dx.doi.org/10.1016/S0140-6736(20)30566-3
- Palaiodimos L, Kokkinidis DG, Li W, Karamanis D, Ognibene J, Arora S, et al. Severe obesity, increasing age and male sex are independently associated with worse in-hospital outcomes, and higher in-hospital mortality, in a cohort of patients with COVID-19 in the Bronx, New York. Metabolism [Internet]. 2020 [citado 22 mayo 2022];
108(154262):154262. Disponible en: https://pubmed.ncbi.nlm.nih.gov/32422233/ - O’Hearn M, Liu J, Cudhea F, Micha R, Mozaffarian D. Coronavirus disease 2019 hospitalizations attributable to cardiometabolic conditions in the United States: A comparative risk assessment analysis. J Am Heart Assoc [Internet]. 2021; [citado 22 mayo 2022];10(5):e019259. Disponible en: http://dx.doi.org/10.1161/JAHA.120.019259
- Zhou Y, Chi J, Lv W, Wang Y. Obesity and diabetes as high-risk factors for severe coronavirus disease 2019 (COVID-19). Diabetes Metab Res Rev [Internet]. 2021 [citado 22 mayo 2022];37(2):
e3377. Disponible en: http://dx.doi.org/10.1002/dmrr.3377 - Longmore DK, Miller JE, Bekkering S, Saner C, Mifsud E, Zhu Y, et al. Diabetes and overweight/obesity are independent, nonadditive risk factors for in-hospital severity of COVID-19: An international, multicenter retrospective meta-analysis. Diabetes Care [Internet]. 2021 [citado 22 mayo 2022];44(6):1281–90. Disponible en: https://diabetesjournals.org/care/article/44/6/1281/138712/Diabetes-and-Overweight-Obesity-Are-Independent
- Ackermann M, Verleden SE, Kuehnel M, Haverich A, Welte T, Laenger F, et al. Pulmonary vascular endothelialitis, thrombosis, and angiogenesis in Covid-19. N Engl J Med [Internet]. 2020 [citado 22 mayo 2022];383(2):120–8. Disponible en: http://dx.doi.org/10.1056/NEJMoa2015432
- Chiappetta S, Sharma AM, Bottino V, Stier C. COVID-19 and the role of chronic inflammation in patients with obesity. Int J Obes (Lond) [Internet]. 2020 [citado 22 mayo 2022];44(8):1790–2. Disponible en: https://www.nature.com/articles/s41366-020-0597-4
- Hernández-Garduño E. Obesity is the comorbidity more strongly associated for Covid-19 in Mexico. A case-control study. Obes Res Clin Pract [Internet]. 2020 [citado 22 mayo 2022];
14(4):375–9. Disponible en: http://dx.doi.org/10.1016/j.orcp.2020.06.001 - Gonçalves DA, Ribeiro V, Gualberto A, Peres F, Luconi M, Gameiro J. COVID-19 and obesity: An epidemiologic analysis of the Brazilian data. Int J Endocrinol [Internet]. 2021 [citado 23 mayo 2022];2021:6667135. Disponible en: https://pubmed.ncbi.nlm.nih.gov/34040642/
- Gong MN, Bajwa EK, Thompson BT, Christiani DC. Body mass index is associated with the development of acute respiratory distress syndrome. Thorax [Internet]. 2010 [citado 23 mayo 2022];65(1):
44–50. Disponible en: https://pubmed.ncbi.nlm.nih.gov/19770169/ - Kwok S, Adam S, Ho JH, Iqbal Z, Turkington P, Razvi S, et al. Obesity: A critical risk factor in the COVID-19 pandemic. Clin Obes [Internet]. 2020 [citado 23 mayo 2022];10(6):e12403. Disponible en: https://pubmed.ncbi.nlm.nih.gov/32857454/
- Bergman J, Ballin M, Nordström A, Nordström P. Risk factors for COVID-19 diagnosis, hospitalization, and subsequent all-cause mortality in Sweden: a nationwide study. Eur J Epidemiol [Internet]. 2021 [citado 23 mayo 2022];36(3):287–98. Disponible en: http://dx.doi.org/10.1007/s10654-021-00732-w
- Djaharuddin I, Munawwarah S, Nurulita A, Ilyas M, Tabri NA, Lihawa N. Comorbidities and mortality in COVID-19 patients. Gac Sanit [Internet]. 2021 [citado 23 mayo 2022];35 Suppl 2:S530–2. Disponible en: https://pubmed.ncbi.nlm.nih.gov/34929892/
- Ejaz H, Alsrhani A, Zafar A, Javed H, Junaid K, Abdalla AE, et al. COVID-19 and comorbidities: Deleterious impact on infected patients. J Infect Public Health [Internet]. 2020; [citado 23 mayo 2022];13(12):1833–9. Disponible en: https://www.sciencedirect.com/science/article/pii/S1876034120305943
- Johns Hopkins Coronavirus Resource Center. Mortality analyses [Internet] [citado 23 mayo 2022]. Disponible en: https://coronavirus.jhu.edu/data/mortality
- Grasselli G, Zangrillo A, Zanella A, Antonelli M, Cabrini L, Castelli A, et al. Baseline characteristics and Outcomes of 1591 patients infected with SARS-CoV-2 admitted to ICUs of the Lombardy region, Italy. JAMA [Internet]. 2020 [citado 26 mayo 2022];323(16):1574–81. Disponible en: https://pubmed.ncbi.nlm.nih.gov/32250385/
- Huang Y, Lu Y, Huang Y-M, Wang M, Ling W, Sui Y, et al. Obesity in patients with COVID-19: a systematic review and meta-analysis. Metabolism [Internet]. 2020 [citado 26 may 2022];113
(154378):154378. Disponible en: https://pubmed.ncbi.nlm.nih.gov/33002478/ - Hussain A, Mahawar K, Xia Z, Yang W, El-Hasani S. Obesity and mortality of COVID-19. Meta-analysis. Obes Res Clin Pract [Internet]. 2020 [citado 26 mayo 2022];14(4):295–300. Disponible en: https://pubmed.ncbi.nlm.nih.gov/32660813/
- Pranata R, Lim MA, Yonas E, Vania R, Lukito AA, Siswanto BB, et al. Body mass index and outcome in patients with COVID-19: A dose-response meta-analysis. Diabetes Metab [Internet]. 2021 [cited 26 mayo 2022];47(2):101178. Disponible en: https://pubmed.ncbi.nlm.nih.gov/32738402/

