INTRODUCCIÓN
El uso, transmisión e implementación de las políticas científicas y tecnológicas en el desarrollo social, es una tarea complicada a partir de dos dimensiones claves, por un lado, la solución al dilema salud‐enfermedad, y por otro, la aplicación tecnológica al diagnóstico por imágenes a partir del cual se verifican los riesgos y los beneficios. En esta última dimensión –riesgos‐beneficios–, concurre la percepción y representación que se hacen los distintos actores sociales con respecto a su impacto que impone sobreponer los riesgos y fundamentar sus beneficios para el mejoramiento humano.
En este sentido, la aplicación continúa de las innovaciones, equipos y productos tecnológicos al mejoramiento humano, sobre todo, en el diagnóstico y terapéutica de diferentes enfermedades por medio de las imágenes, ha modelado la visión que se hacen los sujetos con relación a los riesgos y beneficios que estas pueden acarrear para la vida. Desde esta perspectiva, la imagen de la ciencia y la tecnología en el contexto de las ciencias médicas cubanas, tiene que estar políticamente comprometida, éticamente viable, socialmente asimilable y aplicable al bienestar social, de forma tal, que se den respuestas convincentes en la solución del dilema salud‐enfermedad.
Las imágenes se han colocado en el vertiginoso y expansivo desarrollo de la tecnología de grandes impactos sociales y culturales, tantos nocivos, como beneficiosos. Impacto que supone de la implicación ética en la toma de decisiones. Esta visión, supone acercarnos a una concepción de la imagen que posibilite la capacidad de buscar soluciones prácticas y teóricas en las que intervienen implicaciones morales y culturales.
Desde esta concepción, nos acercamos a un enfoque que asume la gestión de los conocimientos imagenológicos que son aplicados al diagnóstico y terapéutica de las enfermedades con sentido de solución a la problemática de las enfermedades, y a su vez, de educación cultural para los pacientes, ante la prevención y la educación, de gran importancia en las relaciones médico‐paciente. La implicación de ambos en la toma de decisiones, no sólo es un problema ante la solución del dolor, sino también cultural. En tal sentido, la problemática que salta a la vista está en relación con: ¿cómo se explica el carácter nocivo del diagnóstico por imagen, y su necesidad para la terapéutica médica?, ¿cómo contrarrestar tal nocividad? En las líneas que siguen, intentamos acercarnos a este complejo dilema de gran preocupación tanto para los pacientes como para la atención médica.
DESARROLLO
El estudio del impacto social de la ciencia y la tecnología en el diagnóstico y terapéutica de enfermedades, se ha colocado como tema de interés en la contemporaneidad en todas las ramas del saber médico, por tanto, no escapa a las inquietudes e indagaciones en el campo de la Imagenología. En este sentido, el cuestionamiento sobre los riesgos y beneficios de la Imagenología en el diagnóstico de enfermedades y su seguimiento, ha preocupado a la comunidad científica de la asistencia y la docencia médica dado el despliegue vertiginoso de la producción tecnológica y científica y de su rápida aplicación en el dilema salud‐enfermedad.
Sin embargo, a pesar de los riesgos que debemos afrontar, ¿podemos renunciar al papel e importancia de la imagen en el diagnóstico de las enfermedades?, ¿qué alternativas debemos asumir en la educación y prevención de los riesgos que proporciona la aplicación tecnológico en el diagnóstico de enfermedades por medio de las imágenes?, ¿cómo asumir los riesgos y beneficios de las pruebas imagenológicas en el diagnóstico y terapéutica de enfermedades? Estas y muchas interrogantes más, concurren en las representaciones que se hacen los distintos sujetos sobre los impactos sociales de la aplicación científica tecnológica en el diagnóstico y seguimiento de las enfermedades.
No significa huir al reto, sino enfrentar el reto desde una visión cultural en la toma de decisiones implicando a los pacientes. Esta concepción, ha sido reconocida como consentimiento informado a partir de los principios que sustenta la Bioética y su aplicación a la vida humana. En este sentido, la Enciclopedia, define la Bioética como el “estudio sistemático de la conducta humana en el ámbito de la ciencia de la vida y del cuidado de la salud, examinada a la luz de los valores y de los principios morales” (N. York 1978 vol. I).
A primera vista, en la definición apuntada, la Bioética nos acerca por su significado etimológico a la vida y la ética. Sin embargo, coincidimos con autores contemporáneos que incursionan en el tema (Fons, 1996; Bombino, 2004; Freyre, 2004; González, 2004; Valdés, 2004 y De Armas, 2004), que por su objeto y funciones, la Bioética va más allá de una simple relación vida, cuidado y salud, a la luz de los valores y principios morales, por el contrario, esta constituye una disciplina eminentemente ética y secundariamente de las ciencias de la vida.
Desde esta perspectiva, el objeto y campo de la Bioética, se ubica en la reflexión ética general, cuestión que permite comprender que su función como disciplina, es aplicar los principios éticos a los nuevos problemas que ofrecen el uso y transferencia de las innovaciones, sistemas, equipos y productos científicos y tecnológicos en el diagnóstico y terapéutica de enfermedades, lo cual requiere un adecuado y excelente dialogo médico‐paciente en la toma de decisiones, de su educación y satisfacción personal en los resultados revelados, cuestión viable a través del consentimiento informado mediado por determinados principios éticos que se asumen en la Bioética. (Rivera y Blanco, 1995; Fons, 1996; Pérez, Flores, Singh y Paredes, 2000; De Armas, 2004; Porto, 2004; Freyre, 2004; González, 2004 y Valdés, 2004).
La Bioética como disciplina tiene sus antecedentes en la ética y/o deontología médica. Sin embargo, la Ética y Bioética no son una misma disciplina y suelen confundirse. La Ética médica es un campo más restringido expresado en los valores morales que median las relaciones médico‐paciente; mientras que la Bioética, toma como su objeto material la vida, campo particular de la reflexión ética en general. De aquí se deriva que su tarea no es la de determinación y elaboración de nuevos principios éticos generales, sino, la de aplicar los principios éticos generales a los nuevos problemas que se ofrecen a la consideración de la acción humana en el marco de las relaciones sociales contemporáneas. (Fons, 1996; Moya, s/f; Freyre, 2004; De Armas, 2004).
Los problemas éticos que generan la dinámica del progreso científico y tecnológico aplicado al diagnóstico por imágenes, demanda de sus profesionales una formación bidireccional: la científica y la humanística, la biológica y la ética. Ello obedece, a la importancia que han cobrado los juicios éticos en el diagnóstico y terapéutica de las enfermedades por imágenes para todo el accionar médico; en ello, es necesario asumir el impacto: riesgos‐beneficios que impliquen al paciente en la toma de decisiones.
En su génesis, la Bioética nace como disciplina interesada en los principios éticos que interviene en la toma de desiciones sobre aspectos de la vida humana. Su aplicación se ha generalizado a la diversidad de diagnósticos médicos con implicaciones tecnológicas.
Para (Moya, s/f; Castellanos, 1989; Fons, 1996 y Freyre, 2004), cuatro son los campos fundamentales de amplia relevancia y actualidad científica‐tecnológica a escala social que incluye la Bioética, a saber: el campo de la reproducción humana (anticonceptivos, esterilización, fecundidad in Vitro), los transplantes de órganos, la eutanasia, y la ingeniería genética.
Estos campos se visualizan desde la ética y su alcance racional y filosófico. Tal consideración en la gestión y aplicación de la tecnología, es posible y necesaria para poder enfrentar aquellas acciones que laceran la dignidad humana, la identidad personal, que obvia el respeto a la vida del otro, y el valor de los seres humanos; al mismo tiempo, oponerse a quienes ante una actitud anticientífica tratan de frenar el desarrollo de los criterios morales y el papel de los principios éticos en el dilema salud‐enfermedad, bien desde posiciones o tradiciones religiosas, (en la mayor parte por falta de educación y conocimiento de la población en algunos casos analfabetas), o por razones de lucro propio de los países capitalistas desarrollados.
Existen acuerdos entre (Fons, 1996; De Armas, 2004; Freyre, 2004; Valdés, 2004), que bajo el conjunto de los presupuestos éticos y sus valoraciones, el oncólogo norteamericano V.R. Potter, propuso entre 1970‐1971 el término Bioética para resaltar el desarrollo de los hechos biológicos y la necesidad de su compensación desde el referente axiológico del desarrollo social, es decir, de la dimensión ética de este complejo proceso.
Con el surgimiento de la Bioética, aparece una disciplina que enlaza en su campo de acción dos componentes básicos: el biológico referido a la vida, y el ético que abarca el componente axiológico de las relaciones humanas a través de la diversidad de tareas en que ella se expresa. Se parte pues, de la relación ÉticaBioética en el sentido de su implicación en el mejoramiento humano.
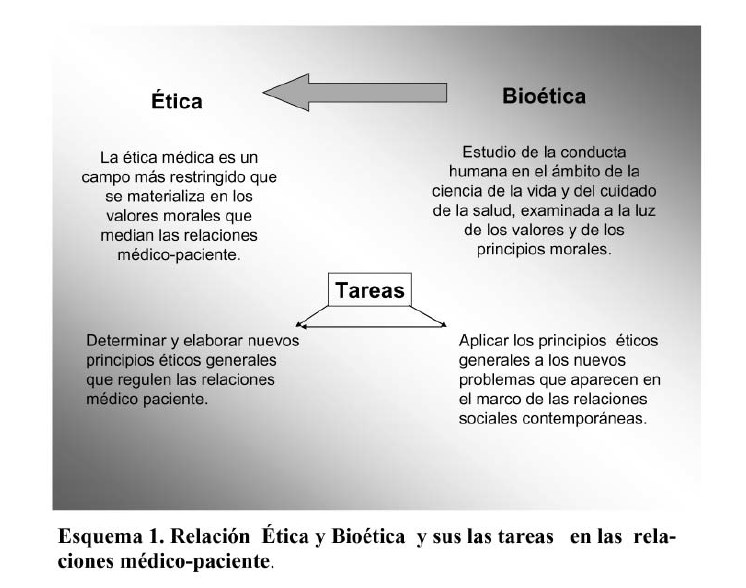
En esta relación, la Bioética posibilita ser aplicada a la diversidad de saberes y especialidades en que se estructura la medicina para la asistencia y docencia, sobre todo el diagnóstico y la terapéutica durante la asistencia, proceso éste, que requiere de la adecuada relación médico‐paciente que tiene como centro la dignidad personal y el sentido de la vida. Surgimiento, componente ético y campo de acción, son tres componentes esenciales a tener en cuenta en la aplicación de la Bioética en el mejoramiento humano, tal y como se expresa en el esquema siguiente:

La Bioética en su campo de acción, se fundamenta en los pilares siguientes:
- La dignidad personal y el sentido de la vida
- La identidad personal de la propia naturaleza humana
- La autoconciencia del hombre
- El respecto al otro, a la vida del otro, es decir reafirmar la realidad del viviente de la necesidad ética por autonomía
- Libertad y solidaridad del ser humano
Diversos son los principios de la Bioética y de su aplicación al campo Imagenológico. De manera resumida, hay acuerdos en la literatura filosófica y médica, de la época (Bombino, 2004; De Armas, 2004; Freyre, 2004; Valdés, 2004 y González, 2004), que éstos refieren a:
√ BENEFICIENCIA. Es la permanencia de hacer bien en todas las modalidades de atención a la salud, y mantener la separación entre hacer bien, que significa el sentido del deber y la búsqueda de la verdad y la no maleficencia o de lo contrario el paternalismo
√ NO MALEFICIENCIA. No hacer daño en la utilización del diagnóstico aplicando las técnicas por imagen. Evitar los peligrosos invasivos para la vida de forma innecesaria, persuadir y explicar los riesgos. Educar en el sentido del proceso de evolución del diagnóstico.
√ AUTONOMÍA. Significa preservación de la dignidad humana y de los derechos y libertades del individuo, de la conservación e integridad de la personalidad. Facultad del paciente de gobernarse así mismo. Principio que simboliza el derecho moral y legal de los pacientes de tomar sus propias decisiones en el diagnóstico. Es la respuesta al no autoritarismo en la relación médico‐paciente, impuesto en algunos casos por el primero. Es la manifestación concreta del consentimiento informado para efectuar procesos de diagnósticos, tratamientos e investigaciones en seres vivos. La relación autonomía y consentimiento informado, debe contemplar: información ante las alternativas diagnósticas, terapias, molestias posibles, riesgos potenciales y beneficios.
√ JUSTICIA. Representa la consideración de igualdad para todos, imparcialidad, grado de verdad, honradez, equidad social y garantía de proyectos en la solución del dilema salud‐enfermedad. Este está conectado a la anterior, expresión de la autonomía en los derechos y libertad de acción, y por otro a la justicia como interés social del médico en la solución de los problemas de enfermedad.
Existe una conexión estrecha entre estos principios y su despliegue en el campo de la imagen. Dirigimos la atención a la autonomía, y su aplicación por medio del consentimiento informado, sustentado en los pilares siguientes:

Los pilares apuntados, encuentra su canalización en el consentimiento informado. Este, tiene su origen en el Código de Nuremberg (1948), encaminado a proteger al paciente de los posibles daños de las acciones médicas. (De Armas, 2004, p.320). Expresa la competencia y la capacidad personológica de tomar una decisión libre con conocimiento de causa, y la información que debe cumplir el médico en: la descripción del diagnóstico, de su necesidad, riesgos y beneficios, molestias riesgos directos y secundarios, conducta a seguir ante complicaciones.
A la luz de la importancia y expansión de los exámenes imagenológicos en el diagnóstico y terapéutica de enfermedades, el principio de autonomía y su materialización en el consentimiento informado, ha logrado materializarse en las instituciones médicas cubanas a través de los exámenes Imagenológicos, por medio de los cuales, se obtienen imágenes para un diagnóstico de alta confiabilidad, cítese a modo de ejemplo:las radiografías, la ecografía, la tomografía y la resonancia, medios de exploración que se amplían más adelante.
La relación entre la Bioética y la Imagenología para una correcta aplicación de la autonomía a través del consentimiento informado, debe considerar:
- Descripción del diagnóstico en cuanto, formas, metodología, riesgos, molestias, efectos secundarios, beneficios y conductas que se debe seguir antes complicaciones
- Explicación de métodos alternativos
- Mostrar las consecuencias de no efectuar el examen o las terapias indicadas
- Mantener abierta la libertad del paciente de decidir él, o la familia en caso de inconsecuencias.
- Informar sobre los costos económicos
- Beneficios culturales en relación con la educación y promoción de la salud
- Papel ético y razonable del médico en la conservación y no divulgación de la información
- Papel razonable del paciente, en cuanto a salud mental y toma de decisión
- Tolerancia de la verdad, persuasión
- Comunicar los privilegios terapéuticos
- No coerción, manipulación y paternalismo en el diagnóstico (De Armas, 2004; Freyre, 2004 y González, 2004).
Un examen Imagenológico, comienza con la indicación facultativa‐clínica, que debe contener: datos generales del paciente, datos clínicos e impresión diagnóstica, por lo tanto, para el médico es necesario disponer:
- De suficiente información clínica y su asociación al conocimiento de la especialidad.
- Interrogar al paciente o al familiar que lo acompaña e identificar los valores que pueden generar conflictos y dilemas ante la impresión del diagnóstico orientado.
- Reunir opiniones compartidas ante la duda y determinar una conducta desde el punto de vista ético, atendiendo a, valor de verdad y su justificación con los argumentos de la profesión
- Clarificar el problema desde una visión ético‐médica, y ofrecer un diagnóstico de calidad, sugerir otra si es necesario o el seguimiento al respecto.
- Examinar de forma plausible y reflexiva la toma de decisiones.
En la Imagenología se ha experimentado un desarrollo expansión en el diagnóstico médico; expansión que puede explicarse desde el surgimiento de los Rx, la Tomografía actual computarizada y la Resonancia magnética nuclear. En este recorrido, el dilema tecnológico se ha situado en los riesgos de los exámenes vs beneficios.
Aunque parezca contradictorio, la Imagenología ha constituido una especialización del saber médico de grandes impactos sociales y culturales. La cuestión se sitúa en enseñar y educar a los pacientes acerca del impacto tecnológico en el diagnóstico Imagenológico, sus mecanismos y conexiones que impliquen a sus profesionales y a la población en general.
En la contemporaneidad la Imagenología, constituye una especialidad de medios diagnósticos que ofrece servicios para el resto de las ramas del saber médico, estrechamente vinculada al cuadro clínico que presenta el paciente. Dentro de la concepción del diagnóstico, existen múltiples métodos de exploración por imágenes, entre los que se encuentran:
- Radiografías convencionales. Estas pueden ser simples y contrastadas
- Fluoroscopia
- Intensificador de imágenes
- Radiología digital
- Mamografías
- Ecografías o ultrasografía
- Angiografía por sustracción Digital
- Tomografía Computarizada
- Resonancia Magnética nuclear
- Tomografía por Emisión de Positrones
- Isótopos Radioactivos.
Estos métodos de diagnósticos, se complementan entre sí, pero tienen indicaciones especiales y deben ser indicados de los más simples a los más complejos, teniendo en cuenta la información del examen precedente.
Las ecografías como examen imagenológico, tienen su basamento físico en la emisión de ondas de sonido, mientras que la Resonancia Magnética se manifiesta en la interacción de cambios magnéticos con el ión hidrógeno de las células de nuestros tejidos. El resto de los exámenes tiene que ver con la administración de radiaciones ionizantes o de sustancias radiactivas. De los métodos de exploración y diagnóstico, el más antiguo son los Rx que fueron descubiertos el 8 de noviembre de 1895 por el profesor Físico Alemán W. Conrad Roentgen.
Los Rx o Rayos Roentgen son radiaciones ionizantes de corta longitud de onda, invisible al ojo humano, y se trasmiten en línea recta. Sus propiedades permiten la amplia utilización en la medicina. Entre las propiedades que se manifiestan en su utilización, cabe mencionar:
1. Propiedades físicas.
- Penetración. Estos atraviesan los objetos, siendo absorbidos por estos.
- Difusión. Después de penetrar se difunden generando radiaciones secundarias.
- Fluorescencia. Algunas sustancias bajo radiaciones emiten radiación visible.
- Ionización. Ionizan la periferia de los átomos.
2. Propiedades químicas. Estas actúan sobre la emulsión fotográfica, reduciendo las sales de plata, por lo que se obtiene ennegrecimiento de la película.
3. Propiedades biológicas. Estos rayos son absorbidos por nuestro organismo, actuando sobre los tejidos principalmente aquellos de gran actividad celular, o aquellos cuyas células están pocos diferenciados, los que presentan mayor sensibilidad, Ej. médula ósea, tejido linfoide, células gonadales y la piel.
Se puede decir, que toda irradiación, produce modificaciones en las estructuras celulares, no obstante, los efectos nocivos sobre los organismos dependen de varios factores, a saber:
- La parte de la célula que ha sido dañada puede tratarse de efectos genéticos o efectos funcionales. La degradación de los genes entraña mutaciones irreversibles. Las radiaciones repetidas tienen efectos acumulativos
- Se ha llamado la atención del efecto de las radiaciones ionizantes para las gónadas y acerca de las modificaciones genéticas que pueden ocasionar los exámenes radiológicos repetidos. En general estas modificaciones tiene un carácter recesivo aunque no existe riesgo de exteriorizarse hasta después de varias generaciones.
- Naturaleza y cantidad de rayos absorbidos.
Existe una estrecha relación, y a su vez segura, entre la cantidad de rayos absorbidos y los efectos nocivos. Incluso pequeñas cantidades de radiaciones como las radio‐diagnósticas pueden ejercer a largo plazo un efecto nocivo si se repiten con frecuencia. Se conocen, ya fundamentado desde hace tiempo, las lesiones de piel en los Imagenológicos, perdida de los dedos de las manos, y de otras enfermedades como leucemia, cáncer, etc.
- Distribución, tiempo y espacio de la energía absorbida. Los efectos dependen de la forma en que la irradiación ha sido realizada. Una dosis importante de radiación en una sola sesión puede producir intensas lesiones en la piel. Esta misma dosis fraccionada o administrada en un lapso de tiempo más largo favorece no tener efectos biológicos. Sucede que los tejidos se recuperan. La acción de una radiación nunca se observa de manera inmediata: existe un período de latencia; por lo que después de varios días o semanas aparecen las modificaciones. (Pedroso, 2005).
Cada miembro de la población mundial, recibe una dosis estimada de radiaciones naturales (rayos cósmicos, radiactividad solar, aire, etc.). Estas dosis son incrementadas por el empleo de radiaciones ionizantes en la medicina.
A partir de estas consideraciones, ha surgido la disciplina Protección Radiológica, que tiene sus orígenes hacia 1928, con la creación de la Comisión Latinoamericana de Protección Radiológica, que tiene su sede en Naciones Unidas. Esta es la encargada de proyectar y elaborar los criterios para evaluar las radicaciones ionizantes como factor perjudicial al hombre, y establecer las mediadas que pueden asegurar que las radiaciones se mantengan dentro de los parámetros aceptables.
En Cuba, estas regulaciones se ubican desde 1974 y en 1984 al ponerse en vigor la norma cubana de NC 69‐01‐81 para evaluar las radiaciones ionizantes para médicos y técnicos que se desempeñan en el diagnóstico y terapéutica por imagen. Según la Organización Mundial de la Salud (OMS), las radiaciones no deben ser utilizadas cuando el diagnóstico de las enfermedades puede realizarse mediante otros medios diagnósticos. (Pedroso, 2005, p.4).
En estas concepciones sobre las consecuencias de la aplicación tecnológica al campo de la medicina Radiológica, principalmente los Rx, debe implicarse al paciente a través del consentimiento informado, a partir de la cual se educa a éstos y la población sobre tales consecuencias. Esto se debe, a que en ocasiones los pacientes exigen o piden a los médicos la realización de determinados exámenes sin tener en cuenta las posibles consecuencias negativas de algunos de estos, sobre todo de los Rx, a veces innecesarios. En este caso, riesgos nocivos están en detrimento de la satisfacción personal y redundan en la complacencia.
Entonces, ¿tiene objetivo realizar exámenes radiológicos evolutivos si la evolución clínica ha sido satisfactoria? Si por el contrario hay resistencia a esta, o si el paciente empeora, nuevas conductas habrá que adoptar, por un lado el seguimiento radiológico para descartar complicaciones, y por otra, evaluar el cambio de terapéutica, cuestión que debe tener en cuenta el consentimiento informado.
Este implica, la posibilidad o capacidad de tomar una decisión libre con conocimiento de causa y la información necesaria cuyos requisitos son: Descripción del proceso, Objetivos y formas, descripción de los riesgos, molestias, efectos secundarios, beneficios, conducta a seguir frente a complicaciones, métodos alternativos, consecuencias de no efectuar el examen o la terapia indicada, mantener abierta la libertad del paciente de decidir él o la familia en casos de inconsecuencias o incapacidad mental.
Tomando en cuenta estos presupuestos, para el médico‐Imagenológico se impone una serie de principios que debe atender:
• Información consentida del paciente. Debe estar en relación con el aumento cualitativo de la información obtenida y la disminución de las molestias o riesgos de los exámenes radiológicos para estos.
• Recepción del paciente. Éste, al llegar al médico‐Radiólogo, debe ser recibido y orientado por el personal adecuado, el cual es el encargado de clarificar y priorizar la información que brinda en relación al diagnóstico solicitado.
• Disciplina y planificación de la consulta. Se debe prestar atención y respetar el orden de llegadas de los pacientes o los turnos solicitados, para evitar malestar en las esperas innecesarias. Garantizar que no se interrumpa la asistencia del paciente, tanto durante la consulta como en los casos que requieren su traslado a otra área de servicio. En este sentido, si la docencia forma parte de la asistencia, se debe ser ético con la información médica ofrecida, de forma tal, que no se ofrezcan pistas desconocidas del diagnóstico o que generen sospechas en estos que generen confusiones.
• Comportamiento profesional. Expresión de la competencia justificada y argumentativa en el diagnóstico, que sea evidente el convencimiento de este, de sus seguimientos, de las complicaciones y posibles soluciones.
• Protección radiológica. Cuidar el derecho de la protección radiológica al paciente, evitar irradiaciones innecesarias, conducirlas y promoverlas.
• Privacidad y ambiente acogedor. No deben permanecer en la consulta más de un paciente o personal ajeno al mismo con relación al diagnóstico ofrecido.
• Porte personal y conducta del médico. Cuidar el aspecto y porte personal. Alertar la confianza a través de altos estándares de competencia médica personal y de una conducta competente en el diagnóstico, evitar dudas y desconocimientos.
• Control gestual y verbal, es decir, iatrogénica. Tanto el médico como el personal paramédico de consulta, debe escoger las frases y controlar tanto en la anamenesis como en el diagnóstico. Evitar asombros o la preocupación excesiva, así como el silencio prolongado. Evitar ansiedad en el paciente cuando el examen es prolongado, no debemos preocuparlo de forma prematura. El paciente debe sentir, buen trato, y afecto, a la vez que cuidamos su pudor con exámenes que requieren desnudez parcial o total, exigiendo la conducta adecuada ante el paciente y sus familiares (Ballinger, 1995).
• Lenguaje. Debemos utilizar en todo momento con el paciente y sus familiares, lenguaje claro, sencillo y comprensible, evitar metáforas, y evitar expresión soez y de mal gusto ((Ministerio de Salud Pública, 1983; Gonzáles Méndez, 1984 y Ballinger, 1995)
• Secreto profesional. Se debe conservar el secreto profesional, para evitar perjuicios sociales, ni se ponga en peligro la salud de otras personas. No divulgar aspectos íntimos de la vida del paciente y sus familiares, al publicar los resultados del diagnóstico. Desde este punto de vista, se preservan los avances científicos tecnológicos aplicados a la medicina, así como no perjudicar la integridad psíquica y moral de los pacientes, ni los intereses sociales (Ministerio de Salud Pública, 1983;Alonso, Von Smith, Ramírez y Ortega, 1989 y Borroto y Aneiro, 2000)
• Amor al trabajo y a los pacientes. Mostrar deber y responsabilidad ante el trabajo realizado que se manifieste en la satisfacción personal de los pacientes atendidos, y elevar el perfeccionamiento de éste para la satisfacción personal y social, asimilar y aplicar las nuevas técnicas de trabajo, los métodos de avanzada con indicativa y creatividad, aprovechar los recursos sugiriendo nuevas alternativas ante las conductas y el diagnóstico para evitar riesgos nocivos innecesarios. La satisfacción personal saludable, debe superar en algunos casos la complacencia
• Objetivos perseguidos. El paciente acude al examen con el deseo primordial de saber qué tiene y cuál será el medio para resolver su dolencia, se puede caer en iatrogénica por omisión, si no ofrecemos una explicación u orientación o convincente.
CONCLUSIONES
El impacto científico tecnológico y su utilización al campo de la Imagenología, debe ser un placer y no un agobio en la preservación, conservación y prevención de la salud de nuestro pueblo. Es evidente que cumplir tal encargo en el mejoramiento humano en este campo del saber médico, requiere de una correcta implementación del principio bioético de la autonomía y su materialización en el consentimiento informado. En este sentido, diagnóstico, educación y prevención, forman un tríptico cultural que involucran a médicos y pacientes para un diagnóstico eficaz, y al mismo tiempo saludable. De lo que se trata, es de aplicar los principios éticos y culturales en este campo del saber médico, revelando el valor del impacto social tecnológico en la solución del dilema salud‐enfermedad, y contrarrestando los valores nocivos con una correcta protección radiológica.
Tales presupuestos dependen de cómo contribuimos a la formación de las visiones del público en general sobre la ciencia y la tecnología y su impacto social, reconociendo que ésta se expresa bajo el dominio de relaciones sociales, tamizadas por el componente cultural de sus actores en la gestión y aplicación de los conocimientos. Este complejo proceso, demanda del consumidor un proceso de educación a través del cual se hace público y se difunden conocimientos, resultados, se conforman opiniones y puntos de vista que trascienden a la transmisión de valores para la formación de actitudes responsables desde una perspectiva ética determinada, y se capacita a las personas con una cultura científica tecnológica en el diagnóstico y terapéutica de enfermedades a través de las imágenes.
En nuestro contexto, existen las condiciones y medios para la aplicación científica tecnológica en el diagnóstico y terapéutica de enfermedades por medio de los equipos que proporcionan la imagen del diagnóstico en cuestión, lo cual requiere de una correcta utilización del principio bioético de la autonomía y su despliegue con el consentimiento informado en la que las partes: médicos‐pacientes se implican en la solución del binomio salud‐enfermedad, en la cual es necesario y pertinente aplicar lo más avanzado de la tecnología, que ha de subordinarse a lo éticamente aceptable para el mejoramiento humano, y que se corresponda con un ser humano saludable. La educación sobre estos objetivos coloca en el quehacer médico no sólo los riesgos tecnológicos, sino los valores aceptables de su utilización en el diagnóstico y seguimiento de determinadas enfermedades, coloca el mejoramiento humano en el centro de la política científica y tecnológica cubana.
REFERENCIAS BIBLIOGRÁFICAS
Alonso Menéndez, D., Von Smith V., Ramírez Márquez A., Ortega A. (1989). Ética y Deontología Médica. Guantánamo: Editorial Juan Marinello.
Ballinger, P.W. (1995). Merrill’s atias of radiographic positions and radiographic procedures. St. Louis Mosby, T. I
Borroto Cruz, R., y Aneiros Riva, R., (2001). “Relación médico‐paciente”. En Núñez de Villavicencio Porro, F. (2001).Psicología de la Salud (175‐182). La Habana: Ciencias Médicas
De Armas, Antonio. (2004). “Los códigos de la ética de la medicina”. En. Colectivo de Autores. (2004).Por una nueva ética. (pp. 231‐234). La Habana: Editorial Félix Varela.
———————————— (2004). “Conceptos y principios de la Bioética”. En. Colectivo de Autores (2004).Por una nueva ética. (pp. 317‐321). La Habana: Editorial Félix Varela.
———————————— (2004). “Dilemas y riesgos en la toma de decisiones”. En. Colectivo de Autores (2004).Por una nueva ética. (pp. 329332). La Habana: Editorial Félix Varela.
Diccionario Enciclopédico Océano. (1998). Barcelona: Grupo Editorial Barcelona
Fons M., Ana María. (1996). “Bioética. “ Revista Ideas para el diálogo Caracas, Venezuela: Marzo 1996, pp. 28‐43
Freyre Roach, Eduardo. (2004). “La bioética: enfoque imprescindible”. En. Colectivo de Autores (2004).Por una nueva ética. (pp. 267‐276). La Habana: Editorial Félix Varela.
González Marinello, Gisela. (2004). “La ética en los ensayos clínicos de nuevos tratamientos contra el cáncer”. En. Colectivo de Autores (2004).Por una nueva ética. (pp. 280‐300). La Habana: Editorial Félix Varela.
Moya Padilla, N. (s/f). Lugar y papel de la Bioética en el mundo contemporáneo. Inédito.
Núñez Jover, Jorge. (2004). La ciencia en el encuentro entre ética y epistemología. En Colectivo de Autores (2004).Por una nueva ética. (pp. 47‐64). La Habana: Editorial Félix Varela.
Pérez Fardales E. y, Martínez Gómez J. A., (2000). “Fundamentos Filosóficos de la ética médica”. En Aguirre del Busto R., Álvarez Vázquez, A. R., Araujo González R., Bacallao Gallestey J., Barrios Osuna, I., (2000). Lectura de Filosofía, Salud y Sociedad (pp 135‐139). La Habana: Editorial Félix Varela.
