Introducción
La alimentación del dominicano se caracteriza por ser monótona y por tener un bajo consumo de frutas y verduras, lo que la hace inadecuada, pues no garantiza el suministro de todos los nutrimentos requeridos en las diferentes etapas de la vida, en condiciones de salud y enfermedad.
Las situaciones patológicas aumentan los requerimientos proteino‐energéticos del enfermo, debido al estrés fisiológico que demanda un incremento de la lipólisis y del catabolismo proteico, provocando un balance nitrogenado negativo y un deterioro del estado nutricio, lo cual compromete el estado inmunológico y favorece la aparición de procesos infecciosos agregados.(1‐3) Así, si el enfermo no se alimenta adecuadamente, cae en el círculo vicioso: desnutrición‐infección, el cual es más fácil prevenir que tratar. La desnutrición proteino‐energética prolonga la estancia hospitalaria, incrementa la morbilidad y el riesgo de mortalidad. (4‐6)
Sin embargo, se desconoce la magnitud de este problema a nivel de los hospitales públicos del país y su relación con el patrón alimentario. Por lo tanto, en el presente estudio se describe el patrón de alimentación habitual de los pacientes ingresados en nueve centros de salud pública del país, el valor proteino‐energético de la dieta y su relación con el estado nutricio.
Material y metodos:
Este es un estudio epidemiológico, descriptivo y multicéntrico, realizado en una muestra de 150 pacientes de ambos sexos, mayores de 20 años de edad, ingresados en 9 hospitales públicos de la ciudad de Santo Domingo y de algunas provincias seleccionadas. La muestra representó un 20% o más de las camas disponibles en los diferentes centros de salud, según vemos en la tabla siguiente:
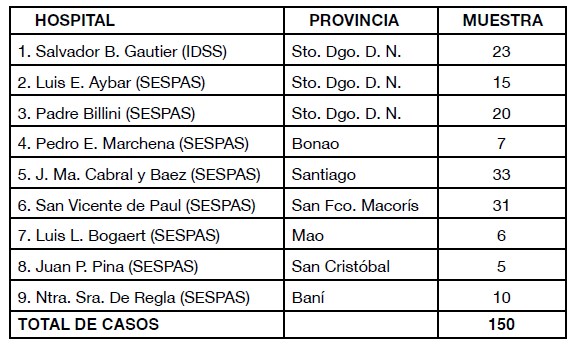
El 60% de la muestra correspondió a pacientes con patologías clínicas y el 40% tenía patologías quirúrgicas. Fueron excluidos del estudio los pacientes de gineco‐obstetricia, ortopedia, pediatría y unidad de cuidados intensivos.
Los datos fueron obtenidos mediante la aplicación de una encuesta a los enfermos o a sus familiares. Se hizo un registro del patrón alimentario habitual que tenían los pacientes, independientemente de su enfermedad y se relacionó con el estado nutricio. El valor proteino‐energético de la dieta se determinó mediante un recordatorio alimentario de 24 horas, utilizando el sistema de intercambios de alimentos(7,8). El estado nutricio fue determinado según la Valoración Global Subjetiva(9) y mediante una valoración nutricional especializada (VNE) que incluía indicadores clínicos (síntomas y signos de desnutrición), antropométricos: peso habitual, peso actual, talla, pliegue cutáneo tricipital, circunferencia media del brazo y circunferencia muscular del brazo(10,11), bioquímicos (hemoglobina, hematocrito y albúmina sérica) e inmunológicos (conteo total de linfocitos en sangre).
Resultados:
El 61% de los pacientes evaluados tenían más de 45 años de edad; la cuarta parte correspondió al grupo etario con 65 años o más, y el 21% tenía 45 a 54 años (gráfico No.1).
Según el gráfico No.2 la desnutrición proteino‐energética (DPE) tuvo una prevalencia de 67%, distribuida de la forma siguiente: DPE leve (19%), DPE moderada (33%) y DPE severa (15%).
En la tabla No.1 se describe el patrón alimentario habitual de los enfermos y su relación con el estado nutricio: el 20% de los pacientes no desayuna habitualmente, el 21% no cena y el 12% omite tanto el desayuno como la cena. Esta práctica inadecuada de no desayunar o cenar es más frecuente en los sujetos desnutridos cuando se comparan con los eunutridos: desayuno (24% vs. 12%), cena (23% vs. 16%) y ambos (14% vs. 8%).
Además, se observa que apenas un 23% de los enfermos ingiere diariamente carne, huevo y/o pescado, siendo esta práctica menos frecuente en los desnutridos (24%) que en los eunutridos (30%). El 35% de los desnutridos consume algunos de estos alimentos menos de tres veces por semana o de manera ocasional; mientras que en los sujetos bien nutridos la cifra fue menor (16%). A pesar de que los lácteos son alimentos económica y culturalmente accesibles, solo la tercera parte (34%) de la población hospitalizada los incluye en su alimentación diaria, siendo menor en los desnutridos (32%) que en los bien nutridos (38%).
De manera similar, un tercio de los encuestados (34%) ingiere frutas y/o jugos diariamente, independientemente de su estado nutricio.
En relación al consumo de verduras (vegetales) se observa que únicamente el 14% de los enfermos lo hace diariamente, siendo mucho menos frecuente en los desnutridos (10%) que en los eunutridos (22%). La categoría de consumo ocasional o menos de tres veces por semana tuvo la mayor prevalencia (39%); sin diferencia importante entre desnutridos (44%) y bien nutridos (40%).
Los cereales, tubérculos, panes y leguminosas, prácticamente están presentes en la dieta habitual de todos los pacientes evaluados (datos no mostrados).
Cuando se investigó la relación enfermedad‐alimentación se encontró que más de la mitad de los enfermos (59%) había cambiado su alimentación a causa de su enfermedad, adoptando una dieta sólida o semisólida insuficiente (40%), líquida insuficiente (9%) y líquida suficiente (7%), según puede verse en la tabla No.2.
El cambio en la alimentación fue más frecuente en los desnutridos (64% vs. 50%), cuya dieta fue insuficiente en el 60% de los casos contra un 28% observado en los eunutridos, quienes tuvieron algún ayuno en el 10% de los casos.
El 13% de la población refirió tener algún tipo de alergia o intolerancia alimentaria (lácteos, pescados, mariscos, huevos y otros alimentos), no guardando relación aparente con el estado nutricio de los enfermos o con la naturaleza de la enfermedad.
El recordatorio alimentario de las últimas 24 horas reveló que apenas el 14% de los enfermos había consumido de 30‐35 kcal/kg/día; el 81% tuvo una ingesta inadecuada (menor de 30 kcal/kg/día) y más de la mitad (55%) consumió menos de 20 kcal/kg/día, mientras que el 4% había ayunado (gráfico No.3).
El 37% de los enfermos había tenido uno o más días de ayuno desde el inicio de su enfermedad (35% en la población desnutrida y 40% en los eunutridos); mientras que en el 12% de los desnutridos y en el 4% los eunutridos la duración del ayuno fue de 5 o más días (tabla No.3).
En cuanto a ingestión proteica se encontró que más de la mitad de los enfermos (53%) no había consumido proteínas durante el día anterior, ya sean de medicina interna (53%) como de cirugía (54%); pero la ausencia de proteínas fue mucho más frecuentes en la dieta de los pacientes con buen estado nutricio (60%) que en los desnutridos (50%), según puede verse en el gráfico No.4.
Cuando se revisaron los expedientes de los pacientes se encontró que solamente en el 1% de los casos la prescripción dietética había sido hecha correctamente, ya que especificaba el tipo de dieta, su valor proteino‐energético y el fraccionamiento de las comidas (gráfico No.5). En la mayoría de las prescripciones (75%) solo se indicaba el tipo de dieta, y en el 16% de los expedientes no había prescripción dietética. Las deficiencias en la prescripción dietética no guardan relación con el estado nutricio de los pacientes ni con la naturaleza de su enfermedad.
Discusión:
Los requerimientos nutricionales de los pacientes hospitalizados aumentan debido al estrés metabólico de cada patología. La demanda proteino‐energética mínima diaria por kilogramo de peso corporal es de 1 gramo de proteína y 30 kilocalorías para los enfermos eunutridos con un estrés leve, en quienes el objetivo principal de la dieta es mantener su peso corporal(1,3). Sin embargo, estos requerimientos se incrementan a medida que aumenta el estrés metabólico y se deteriora el estado nutricio. En este estudio la prevalencia de DPE fue de 67%, predominando la DPE moderada (33 %). La DPE severa afectó al 15% de los enfermos, superando los hallazgos previos. (12,13)
Partiendo de la alta prevalencia de DPE, es obvio que los requerimientos proteino‐energéticos de los enfermos estudiados es muy deficiente, pues apenas el 14% de ellos había ingerido 30‐35 kcal/kg el día anterior, y más de la mitad (55%) había consumido menos de 20 kcal/kg, según el recordatorio alimentario de 24 horas. En cuanto al consumo de proteínas, la problemática es más grave debido a que más de la mitad (53%) no había ingerido el día anterior y solo un 20% de los pacientes recibió 0.8–1 g/kg/día (requerimientos para un paciente bien nutrido y con estrés metabólico leve).
Considerando que el 48% de los enfermos tenía desnutrición moderada o severa, significa que la mitad de la población debió consumir por lo menos 35 kcal/kg/día y 1.5 g/kg/día de proteínas. Sin embargo, el registro alimentario del día anterior reveló que apenas en un 8% de los casos la dieta satisface los requerimientos proteicos mínimos y pocos pacientes reciben la cantidad de energía adecuada. No obstante, esto no significa que su ingesta habitual no provee las necesidades nutricionales ya que solo evaluamos la dieta de un día, y sabemos que la misma puede variar de un día a otro. Además, el recordatorio alimentario de 24 horas depende en gran medida, de la capacidad que tenga el paciente para recordar los alimentos consumidos el día anterior y para estimar el tamaño de las porciones alimenticias, así como su forma de preparación(8). Lo recomendable sería obtener un promedio de la ingesta alimentaria durante dos días de semana y uno de fin de semana. Pero el método ideal es preparar duplicados de cada platillo y determinar, mediante un análisis bromatológico, el valor proteino‐energético de la cantidad de alimento consumida por el paciente. Pero este procedimiento, aunque es el más exacto, es muy costoso y laborioso, reservándose su uso para investigaciones en unidades metabólicas.
Sin embargo, la historia alimentaria habitual pone en evidencia que entre los pacientes enfermos hospitalizados: el 20% de los enfermos no acostumbra a desayunar, 21% no cena y el 12% ni desayuna ni cena; apenas el 34% consume frutas y/o jugos diariamente y el 14% incluye verduras.
Los enfermos tienen un patrón alimentario inadecuado, el cual es independiente de su estado nutricio con un consumo de frutas y verduras. Esto significa que su alimentación no satisface los requerimientos aumentadas de vitaminas y minerales, que actúan como cofactores enzimáticos del metabolismo energético(14). No basta con ingerir proteínas, lípidos e hidratos de carbono en cantidades suficientes, sino que el organismo necesita consumir vitaminas y minerales para activar el metabolismo de estos macronutrimentos; la mejor fuente de vitaminas y minerales son las frutas y verduras frescas.
Según las nuevas Guías de Alimentación para los Estados Unidos, una persona sana debe consumir diariamente un mínimo de 2½ tazas de verduras y 2 tazas de frutas, estimando una ingesta energética de 2000 kcal(15). En los enfermos estos requerimientos aumentan notablemente.
En el presente estudio solo se registró la frecuencia de consumo alimentario, sin especificar la cantidad ingerida y el número de veces por día. El riesgo nutricional es mucho más grave durante la hospitalización debido a una serie de factores que interfieren con la ingestión alimentaria. A saber, las dietas no son personalizadas según la patología, y en casi todos los hospitales del país, se ofrecen tres tipos de dieta: líquida, suave y regular; la dieta regular o corriente no incluye frutas, jugos ni verduras, alimentos reservados para las dietas líquidas o suaves. Además, la provisión de cárnicos es limitada, en cantidad y calidad, así como en la frecuencia de consumo (Observaciones personales).
Por otro lado, una dieta saludable y equilibrada debe contener 5½ onzas de carnes y leguminosas al día(15). Sin embargo, la mayoría (77%) de los pacientes tiene un consumo inadecuado de estos alimentos, pues apenas un 23% de ellos refiere que incluye carnes y leguminosas en su dieta habitual, en cantidades talvez muy por debajo de las recomendaciones.
Otro factor adverso a la salud del enfermo es el siguiente: la mayoría de los sujetos estudiados (61%) tienen más de 45 años de edad y el 25% pertenecen a la tercera edad (> 65 años). Es bien sabido que los ancianos son muy susceptibles a los efectos catabólicos impuestos por aquellos procesos patológicos que cursan con hipermetabolismo, debido a los cambios fisiológicos propios de la edad, tales como: disminución de las enzimas digestivas y de la capacidad absortiva, hipometabolismo por déficit enzimático y por la baja biodisponibilidad de vitaminas y minerales que conlleva a una disminución de cofactores enzimáticos. Además, la mayoría de los ancianos padecen de enfermedades crónicas, tienen anorexia, depresión y utilizan múltiples fármacos, algunos de los cuales pueden interferir con la absorción y metabolismo de los nutrimentos(16‐18). De igual modo, los ancianos son resistentes a cambiar su patrón de alimentación habitual.
Finalmente, en este estudio se evidencia la limitación que tiene el personal médico en cuanto al manejo dietético de los enfermos, según su patología; pues en el 75% de los expedientes evaluados solo se indicaba el tipo de dieta, sin especificar la cantidad de energía, proteínas, lípidos e hidratos de carbono, ni el fraccionamiento de la misma. No obstante, es importante señalar que nuestros hospitales adolecen de departamentos de nutrición y dietética funcionales. Además los directores y administradores de estos centros de salud no tienen la conciencia clara de que los gastos en nutrición son una inversión que se traduce en disminución de los gastos de hospitalización, pues si la tasa de desnutrición se reduce, habrá menos complicaciones y menor estancia hospitalaria(6, 13, 19, 20).
Referencias
1- Ireton‐Jones. Calculating Macronutrients Requeriment. ASPEN 24th Clinical Congress 2000.
2- Hoffer LJ. Protein and energy provision in critically illness. Am J Clin Nutr 2003; 78: 906.
3- Jacobs DG, Jacobs DO, Kudsk KA, et al. Practice management guidelines for nutrition support of the trauma patient. J Trauma 2004; 57: 660.
4- Naber TH, Schermer T, de Bree A, et al. Prevalence of malnutrition in nonsurgical hospitalized patient and its association with disease complications. Am J Clin Nutr 1997; 66:1232.
5- Church JM, Choong SI, Hill GL. Abnormalities of muscle metabolism histology in malnourished patients waiting surgery: effects of a course of intravenous nutrition. Br J Surg 1984; 71:563.
6- Hickman DM, Miller RA, Rombeau JL, et al. Serum albumin and body weight as predictors of postoperative course in colorectal cancer. JPEN 1980; 4:31.
7- American Diabetes Association and The American Dietetic Association 2003. The Exchange Lists. Appendix 53. In: Mahan LK and EscottStump MA: Krause´s Food, Nutrition and Diet Therapy. 12th Ed. USA, Elsevier, 2004, p. 1262.
8- Lee RD, Nieman DC. Meausuring diet. In: Lee RD, Nieman DC, eds. Nutritional assessment. 3th ed. New York, NY: McGrow‐Hill 2003; 73‐110.
9- Detsky AS, Smalley PS, Chang J. Is this patient malnourished? JAMA 1994; 271:54.
10- Frisancho AR. New norms of upper limb fat and muscular areas for assessment of nutritional status. AmJ Clin Nutr 1981; 34:2540.
11- Barranco J. VANUTRI: Valoración nutricional integral del paciente hospitalizado. Cirugía 2000; 5(1): 7.
12- Barranco J, González JM, Llinas RE, et al. Desnutrición hospitalaria según la valoración global subjetiva. Su relación con indicadores antropométricos y funcionales. Cirugía 1999; 4(3): 113.
13- Correia MITD, Campos ACL. Prevalence of hospital malnutrition in Latin‐American: The multicenter ELAN Study. Nutrition 2003; 19:823.
14- Lozano JA, Galindo JD, García‐Borrón JC, et al. Bioquímica y Biología Molecular. 3ra. Ed. Madrid, McGrow‐Hill Interamericana 2005, p. 138.
15- U.S. Department of Agriculture. Center for Nutrition Policy and Promotion: My Pyramid. April 2005. CNPP‐15.
16- Field WE. Physical causes of depression. J Psychosoc Nurs 1985; 23(10):6.
17- Harris NG. Nutrition in aging. In: Mahan LK and Escott‐Stump MA: 5- Church JM, Choong SI, Hill GL. Abnormalities of muscle metabolism Krause´s Food, Nutrition and Diet Therapy. 12th Ed. USA, Elsevier, 2004, p. 318.
18- Morley JE, Silver AJ. Anorexican elderly. Neurobiol Aging 1988; 9:9.
19- Correia MITD, Waitzberg DL. The impact of malnutrition on morbidity, mortality, length of hospital stay and costs evaluated through a multivariate model analysis. Clin Nutr 2003a; 22:235.
20- Barranco J. Desnutrición en el paciente quirúrgico hospitalizado: bases metabólicas para su detección y manejo. Cirugía 1999; 1(1): 5.
