Ciencia y Salud, Vol. 8, No. 3, septiembre-diciembre, 2024 • ISSN (impreso): 2613-8816 • ISSN (en línea): 2613-8824
SÍNDROME DE NETHERTON: REPORTE DE UN CASO
Netherton syndrome: a case report
DOI: https://doi.org/10.22206/cysa.2024.v8i3.3022
Daisy M. Blanco1, Jhonnisa Suarez2, Arianna Estévez3, Alexa Estévez4
Recibido: 5 de enero, 2024 • Aceptado: 8 de mayo, 2024
Cómo citar: Blanco DM, Suarez J, Estévez A & Estévez A. (2024). Síndrome de Netherton: reporte de un caso. Ciencia y Salud, 8(3), 67-72. https://doi.org/10.22206/cysa.2024.v8i3.3022
Resumen
El síndrome de Netherton (SN) es una enfermedad con herencia autosómica recesiva caracterizada por la triada clínica: ictiosis lineal circunfleja, diátesis atópica y anormalidades del tallo piloso. El diagnóstico puede ser complejo debido a la variabilidad de su presentación y cambios a lo largo del tiempo. Se presenta el caso de un masculino de 7 años de edad con dermatosis generalizada presente desde el nacimiento, consistente en múltiples placas eritematosas y descamativas, policíclicas, de bordes mal definidos e irregulares y tamaños variables. Algunas excoriadas, otras cubiertas de costras serohemáticas e intensamente pruriginosas.
Palabras clave: Síndrome de Netherton, ictiosis lineal circunfleja, diátesis atópica, tallo piloso, placas eritematosas.
Abstract
Netherton syndrome (NS) is an autosomal recessive disease characterized by linear circumflex ichthyosis, atopic diathesis and hair shaft abnormalities. The diagnosis can be complex due to the variability of its presentation. This is a report of a 7-year-old male with generalized dermatosis present since birth; consisting of multiple polycyclic, erythematous and excoriated plaques, covered by serohematic crusts. These lesions presented poorly defined and irregular limits, along with areas of scaly appearance and are intensely itchy.
Keywords: Netherton syndrome, linear circumflex ichthyosis, atopic diathesis, hair shaft, erythematous plaques.
Introducción
El síndrome de Netherton (SN) es una enfermedad con herencia autosómica recesiva, poco frecuente, con una incidencia estimada de 1/200,000 nacidos vivos1, 2. Está caracterizada por la triada clínica: ictiosis lineal circunfleja, diátesis atópica y anormalidades del tallo piloso 3. Se debe a mutaciones del gen SPINK5 que codifica el inhibidor linfoepitelial tipo Kazal LEKTI, resultando en alteración de la barrera cutánea 4, 5. El diagnóstico puede ser complejo debido a la variabilidad de su presentación y cambios a lo largo del tiempo. Existen múltiples opciones de tratamiento incluyendo tratamiento tópico y fototerapia UVB de banda estrecha. En República Dominicana no existen datos estadísticos representativos que permitan conocer la incidencia y/o prevalencia de esta condición en el país, sin embargo, el departamento de Dermatología pediátrica del Instituto Dermatológico Dominicano y Cirugía de Piel Dr. Huberto Bogaert Díaz cuenta con dos casos estudiados hasta la fecha.
Caso clínico
Paciente masculino de 4 años de edad, fototipo IV de Fitzpatrick, procedente y residente de San Cristóbal, República Dominicana, es traído a consulta por su madre por dermatosis que afecta cara, tronco y extremidades desde el nacimiento, pruriginosa. Al examen físico, presenta dermatosis en cara constituida por placas eritematosas y descamativas (Figura 1). En el tronco y las extremidades se observan múltiples placas eritemato-descamativas, con doble borde descamativo, policíclicas, de límites mal definidos e irregulares y tamaños variables. Algunas excoriadas, de superficie costrosa, cubiertas de costras de aspecto serohemático e intensamente pruriginosas (Figura 2, 3 y 4 ).
Figura 1. Síndrome de Netherton
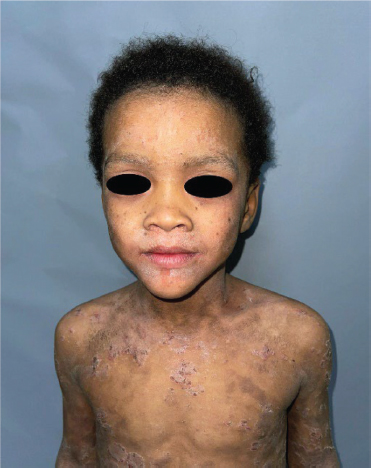
Fuente: archivo personal de los autores. Fotos del paciente.
Figura 2. Múltiples placas eritemato-descamativas, serpiginosas, de bordes irregulares y cubiertas por costras serohemáticas
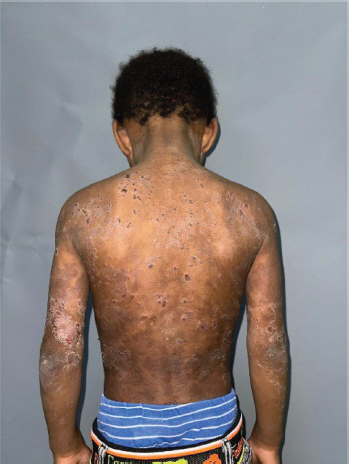
Fuente: archivo personal de los autores. Fotos del paciente.
Figura 3. Múltiples placas eritemato-descamativas, policíclicas, de bordes mal definidos e irregulares, algunas excoriadas, de superficie costrosa, cubiertas de costras de aspecto serohemático en tronco y cara ventral de los miembros
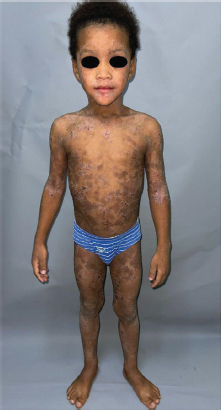
Fuente: archivo personal de los autores. Fotos del paciente.
Figura 4. Múltiples placas eritemato-descamativas, policíclicas, de bordes mal definidos e irregulares, algunas excoriadas, de superficie costrosa, cubiertas de costras de aspecto serohemático en espalda y cara dorsal de los miembros
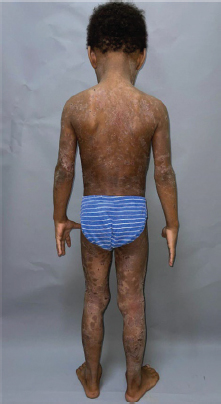
Fuente: archivo personal de los autores. Fotos del paciente.
El cabello era frágil, seco y quebradizo. En una muestra de pelo de cuero cabelludo evaluada mediante microscopía óptica, se observaron fracturas transversales del tallo piloso, en las que la parte distal del pelo se invaginaba en la parte proximal, demostrando la presencia de tricorrexis invaginata, también denominada tallos o pelos en “caña de bambú” (Figura 5). El resto del examen físico resultó normal.
Figura 5. Tricorrexis invaginata vista desde el microscopio
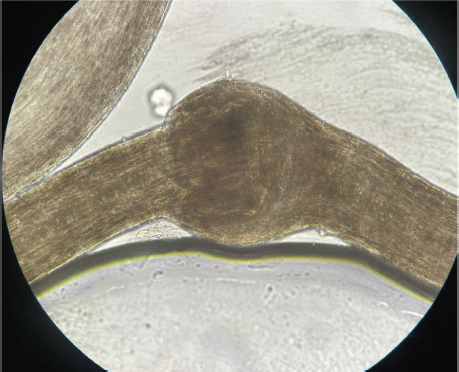
Los antecedentes heredo-familiares, medicamentosos y alérgicos del paciente fueron negados por la madre.
Se tomó una biopsia de espalda superior, la cual histopatológicamente reportó dermatitis psoriasiforme y espongiótica (Figuras 6 y 7). A la correlación clínico-patológica los hallazgos fueron vinculables con ictiosis lineal circunfleja.
Figura 6. Paraqueratosis, costra con depósitos de suero
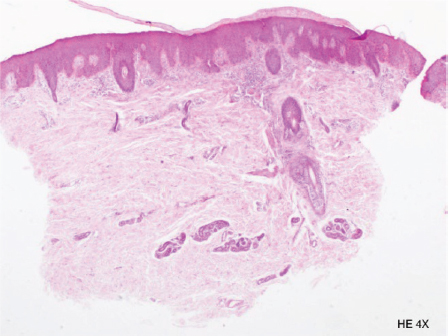
Fuente: Departamento de Histología IDCP, archivo personal de los autores.
Figura 7. Acantosis de redes de crestas con infiltrado inflamatorio a nivel de la dermis superior. Reducción del estrato granuloso
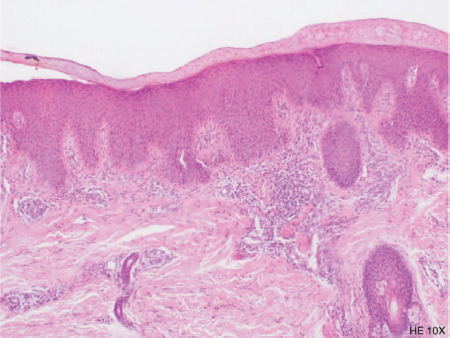
Fuente: Departamento de Histología IDCP, archivo personal de los autores.
Dentro de las analíticas realizadas al paciente no se evidenciaron hallazgos de relevancia clínica.
Luego de ser evaluado por el Departamento de Dermatología pediátrica se decide iniciar tratamiento con hidroxicina en jarabe 2 mg/mL, para tomar 5 cc al día, pasta lassar más gentamicina en lesiones costrosas y erosionadas para aplicar tópico, dos veces al día por 15 días y aceite salicilado 2% para aplicar tópico en cuero cabelludo la noche antes del lavado.
Discusión
El síndrome de Netherton (SN) es una genodermatosis infrecuente caracterizada por la presencia de ictiosis lineal circunfleja, diátesis atópica y tricorrexis invaginata. Tiene mayor prevalencia en poblaciones endogámicas y una incidencia estimada de 1/ 200 000 nacimientos 6, 7. Se debe a una mutación en el gen SPINK5 en el cromosoma 5q31-32 el cual codifica el inhibidor linfoepitelial tipo Kazal (LEKTI) que principalmente se presenta en la epidermis y controla la actividad del estrato córneo, ya que hay una deficiencia de LEKTI esto lleva a un aumento de la actividad proteolítica de tipo tripsina ocasionando alteraciones en la capa córnea y rotura de puentes de disulfuro en el tallo piloso, provocando manifestaciones cutáneas y capilares 4, 8, 9. A la fecha se han registrado más de 80 mutaciones en regiones exónicas e intrónicas y un 40% de ellas provienen de familias consanguíneas 1.
Las manifestaciones clínicas pueden iniciar desde el nacimiento o luego de algunas semanas post parto. Al principio inicia con una eritrodermia ictiosiforme congénita y descamación la cual puede evolucionar a placas eritematosas descamativas conocido como ictiosis lineal circunfleja, esta permanece y decae a lo largo de la vida acompañada de prurito 10. Las manifestaciones de diátesis atópica pueden aumentar durante la niñez, incluyendo dermatitis atópica, rinitis alérgica, asma bronquial, angioedema y elevada producción de IgE 11. Las alteraciones en el cabello, tricorrexis invaginata o pelo en bambú, se debe a la invaginación de la porción distal en la porción proximal del pelo y es patognomónico, además se ven afectadas las cejas y pestañas. También se pueden presentar otros hallazgos al nivel del tallo piloso como tricorrexis nodosa, pili torti, moniletrix, cabello en palo de golf, pelo desflecado y cambios en el diámetro del pelo. Otros hallazgos son deshidratación hipernatrémica, desequilibrios electrolíticos, déficit neurológico, talla baja e infecciones a repetición 4, 7, 8. En el caso anterior el paciente presenta lesiones eccematosas características de SN y tricorrexis invaginata.
Los hallazgos histopatológicos evidencian hiperplasia psoriasiforme, hiperqueratosis, paraqueratosis, acantosis y papilomatosis 6, 11, 12, 16. En la dermis puede presentar infiltrados inflamatorios incluyendo neutrófilos y/o eosinófilos y dilatación vascular 9. En el caso presentado se realizó una biopsia cutánea la cual reportó dermatitis psoriasiforme y espongiótica.
El Síndrome de Netherton posee diversos fenotipos los cuales se modifican a lo largo de la vida haciendo que se dificulte su diagnóstico13, este suele ser mal diagnosticado como dermatitis atópica. El diagnóstico precoz es esencial para evitar complicaciones. Pueden resultar útiles biopsias cutáneas e inmunohistoquímica donde se evidencie deficiencia de LEKTI.
No existe un tratamiento eficaz actualmente disponible, este consiste en manejo sintomático adaptado a las necesidades del paciente. Los antihistamínicos, corticosteroides tópicos, inhibidores de calcineurina tópicos, calcipotriol, fototerapia UVB de banda estrecha y tratamiento oral con acitretin e isotretinoina han mostrado buenos resultados. En el caso mostrado se utilizaron antihistamínicos y tratamientos tópicos. La inmunoglobulina intravenosa y anti-TNF es una opción terapéutica en casos graves 10, 11, 14, 15. Se han reportado casos de éxito con la administración de anticuerpos monoclonales como infliximab, dupilumab y omalizumab3.
Conclusión
El síndrome de Netherton es una enfermedad poco frecuente la cual posee una variabilidad fenotípica muy amplia, haciendo que su diagnóstico sea difícil. El diagnóstico temprano es crucial para evitar complicaciones potencialmente mortales. Esto resalta la importancia de realizar un examen físico completo y pruebas diagnósticas específicas si se sospecha de la patología. En caso de ser necesario se debe realizar un abordaje multidisciplinario entre Dermatología, Alergología e Inmunología para adaptar el tratamiento a las necesidades del paciente 3, 11.
Bibliografía
1. Moltrasio C, Romagnuolo M, Riva D, Colavito D, Ferrucci SM, Marzano AV, et al. Netherton syndrome caused by heterozygous frameshift mutation combined with homozygous c.1258a>G polymorphism in Spink5 Gene [Internet]. Multidisciplinary Digital Publishing Institute; 2023. Disponible en: https://www.mdpi.com/2073-4425/14/5/1080
2. Netherton syndrome - getting a diagnosis [Internet]. U.S. Department of Health and Human Services; Disponible en: https://rarediseases.info.nih.gov/diseases/7182/netherton-syndrome/diagnosis
3. Barbati F, Giovannini M, Oranges T, Lodi L, Barni S, Novembre E, et al. Netherton syndrome in children: Management and future perspectives [Internet]. Frontiers; 2021. Disponible en: https://www.frontiersin.org/articles/10.3389/fped.2021.645259/full.
4. Dermatología cosmética, Médica Y Quirúrgica [Internet]. Disponible en: https://www.medigraphic.com/cgi-bin/new/contenidoI.cgi?IDPUBLICACION=5973
5. Guzmán RA. Alopecias. In: Dermatología. Ciudad de México: McGraw-Hill Interamericana; 2019.
6. Bolognia J, Jorizzo JL, Schaffer JV. Ictiosis, eritroqueratodermias y enfermedades relacionadas. In: Dermatologia. Elsevier Editora Ltda.; 2015.
7. Orphanet: Netherton Syndrome [Internet]. Disponible en: https://www.orpha.net/consor/cgi-bin/OC_Exp.php?lng=EN&Expert=634
8. Herz-Ruelas ME, Chavez-Alvarez S, Garza-Chapa JI, Ocampo-Candiani J, Cab-Morales VA, Kubelis-López DE. Netherton Syndrome: Case report and review of the literature [Internet]. S. Karger AG; 2021. Disponible en: https://karger.com/sad/article/7/5/346/820520/Netherton-Syndrome-Case-Report-and-Review-of-the
9. Dyer JA [Internet]. 2022. Disponible en: https://medilib.ir/uptodate/show/15474
10. Saleem HMK, Shahid MF, Shahbaz A, Sohail A, Shahid MA, Sachmechi I. Netherton Syndrome: A case report and review of literature [Internet]. U.S. National Library of Medicine; 2018. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6166913/
11. Conceição S, Machado G, Campiolo E, Silva J. Netherton Syndrome: Case report. Residência Pediátrica. 2023;13(1). https://doi.org/10.25060/residpediatr-2023.v13n1-477
12. Ichthyosis linearis circumflexa as the only clinical manifestation of Netherton syndrome [Internet]. Disponible en: https://www.medicaljournals.se/acta/content/html/10.2340/00015555-2075#:~:text=Ichthyosis%20Linearis%20Circumflexa%20as%20the%20Only%20Clinical%20Manifestation%20of%20Netherton%20Syndrome,-Liliana%20Guerra1&text=Ichthyosis%20linearis%20circumflexa%20(ILC)%20presents,of%20Netherton%20syndrome%20(NS).
13. Okulu E, Tunc G, Erdeve O, Mumcu Y, Atasay B, Ince E, et al. Síndrome de Netherton: El caso de un recién nacido con Insuficiencia Respiratoria [Internet]. Sociedad Argentina de Pediatría; Disponible en: http://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S0325-00752018000400027
14. Lazaridou E, Apalla Z, Patsatsi A, Trigoni A, Ioannides D. Netherton’s Syndrome: Successful treatment with isotretinoin. Journal of the European Academy of Dermatology and Venereology. 2009;23(2):210–2. https://doi.org/10.1111/j.1468-3083.2008.02795.x
15. Leclerc-Mercier S, Bodemer C, Furio L, Hadj-Rabia S, de Peufeilhoux L, Weibel L, Bursztejn AC, Bourrat E, Ortonne N, Molina TJ, Hovnanian A, Fraitag S.Skin biopsy in Netherton Syndrome: A histological review of a large series and new findings [Internet]. U.S. National Library of Medicine; Disponible en: https://pubmed.ncbi.nlm.nih.gov/26825155/
16. Hovnanian A. Netherton syndrome: Skin inflammation and allergy by loss of protease inhibition. Cell and Tissue Research. 2013;351(2):289–300. https://doi.org/10.1007/s00441-013-1558-1
_______________________________
1 Departamento de Dermatología pediátrica, Instituto Dermatológico Dominicano y Cirugía de Piel Dr Huberto Bogaert Díaz. ORCID: https://orcid.org/0000-0001-8903-0596, email: daisy.blanco@intec.edu.do
2 Departamento de Dermatología pediátrica, Instituto Dermatológico Dominicano y Cirugía de Piel Dr Huberto Bogaert Díaz. ORCID: https://orcid.org/0009-0001-7300-274X, email: 1044247@est.intec.edu.do
3 Departamento de Dermatología pediátrica, Instituto Dermatológico Dominicano y Cirugía de Piel Dr Huberto Bogaert Díaz. ORCID: https://orcid.org/0000-0003-1712-2031, email: 1076394@est.intec.edu.do
4 Departamento de Dermatología pediátrica, Instituto Dermatológico Dominicano y Cirugía de Piel Dr Huberto Bogaert Díaz. ORCID: https://orcid.org/0000-0002-3454-858X, email: 1075100@est.intec.edu.do
