Ciencia y Salud, Vol. 10, No. 1, enero-abril, 2026 • ISSN (impreso): 2613-8816 • ISSN (en línea): 2613-8824
HERNIA DIAFRAGMÁTICA CONGÉNITA DERECHA: REPORTE DE CASO
Congenital right diaphragmatic hernia: case report
DOI: https://doi.org/10.22206/cisa.2026.v10i1.2984
Recibido: 10/03/2024 ● Aceptado: 26/03/2024
Cómo citar: López Benconsome, Y., García Soto, C., Jiménez, P. (2026). Hernia diafragmática congénita derecha: reporte de caso. Ciencia y Salud, 10(1), 93-98. https://doi.org/10.22206/cisa.2026.v10i1.2984
Resumen
Introducción: Las hernias diafragmáticas congénitas (HDC) son lesiones con alta mortalidad perinatal, de las cuales 85-90% de los casos ocurre del lado izquierdo, el 10-15% en el derecho y menos del 5% bilateral. El interés de este caso clínico surge debido a la baja incidencia en la presentación de la hernia diafragmática congénita derecha. Descripción: Se trata de un reporte de caso de un recién nacido masculino, con una hernia diafragmática derecha. Se le realiza una intubación endotraqueal al nacer aún sin cortar el cordón umbilical, para evitar mayor ascenso de asas intestinales. A la exploración clínica, destaca peristalsis a la auscultación en hemitórax derecho y en la base del pulmón izquierdo, con ruidos anulados en el ápex pulmonar izquierdo. Se realiza una radiografía torácica que reportó la presencia de asas intestinales en la cavidad torácica derecha y en la base pulmonar izquierda y desplazamiento del mediastino y del corazón hacia la izquierda, por lo que se interconsulta a Cirugía Pediátrica y se realiza el traslado a otro centro de salud. El paciente falleció 11 horas después sin haberse realizado el procedimiento de hernioplastia diafragmática. Discusión: A pesar de que la hernia diafragmática es un defecto estructural, las principales complicaciones y la supervivencia de esta patología se deben a la hipoplasia pulmonar y la consecuente insuficiencia respiratoria. Estas complicaciones respiratorias dependen de la edad gestacional en la que comenzó la patología. Debido a que la sintomatología suele aparecer en las primeras 24 horas, esta patología debe sospecharse en todo recién nacido con dificultad respiratoria progresiva y ausencia de ruidos pulmonares.
Palabras clave: Hernia diafragmática, hipertensión pulmonar, anomalías congénitas, informe de caso.
Abstract
Introduction: Congenital diaphragmatic hernias (CDH) are injuries with high perinatal mortality, of which 85-90% of cases occur on the left side, 10-15% on the right and less than 5% bilateral. The interest in this clinical case arises due to the low incidence in the presentation of right congenital diaphragmatic hernia. Description: This is a case report of a male newborn with a right diaphragmatic hernia. Endotracheal intubation is performed at birth even without cutting the umbilical cord, to avoid further rise of intestinal loops. On clinical examination, auscultation revealed peristalsis in the right hemithorax and at the base of the left lung, with null sounds in the left lung apex. A chest x-ray was performed, which reported the presence of intestinal loops in the right thoracic cavity and in the left lung base and displacement of the mediastinum and heart to the left, so Pediatric Surgery was consulted and transferred to another center of health. The patient died 11 hours later without having performed the diaphragmatic hernioplasty procedure. Discussion: Although diaphragmatic hernia is a structural defect, the main complications and survival of this pathology are due to pulmonary hypoplasia and consequent respiratory failure. These respiratory complications depend on the gestational age at which the pathology began. Because symptoms usually appear in the first 24 hours, this pathology should be suspected in every newborn with progressive respiratory difficulty and absence of lung sounds.
Keywords: Diaphragmatic hernia, pulmonary hypertension, congenital anomalies, case report.
Introducción
La hernia diafragmática congénita (HDC) es un defecto anatómico del diafragma que provoca el ascenso de contenido abdominal hacia el tórax1. Actualmente es de etiología desconocida, aunque se ha asociado a factores ambientales, medicamentos, anomalías cromosómicas, síndromes e incluso se ha planteado la hipótesis de que las anomalías en la vía de señalización de los retinoides pueden estar implicadas2-5. Estas son catalogadas como congénitas o adquiridas, siendo estas últimas infrecuentes y en su mayoría relacionadas a traumas severos múltiples1. Su incidencia es baja, manifestándose en 1 de cada 2,000-4,000 nacidos, las hernias posterolaterales (o de Bochdalek) son el tipo más común (70%-75%), de las cuales el 85% ocurren del lado izquierdo, el 13% en el derecho y el 2% de forma bilateral6. Las HDC son lesiones con alta mortalidad perinatal debida a sus complicaciones, principalmente respiratorias y abarcando desde dificultad respiratoria hasta hipoplasia e hipertensión pulmonar7. Su prevalencia es superior en mujeres. El cuadro respiratorio se asocia directamente con la supervivencia de la patología, que se estima en un 67% a nivel mundial. El interés de este caso clínico surge debido a la baja incidencia en la presentación de la hernia diafragmática congénita derecha5, 6.
Reporte de caso
Recién nacido masculino de 38.1 semanas, 2,690 gramos, APGAR 5/6 con antecedentes perinatales de: madre de 21 años, dominicana primigesta con antecedentes de falcemia heterocigota y asma bronquial de seis años de evolución. Contó con control prenatal desde el primer trimestre de la gestación, con sonografía a las 22 semanas donde se observa desviación marcada del eje cardiaco, acompañado a nivel torácico de área con ecogenicidad con semejanza a tejido hepático, lo que sugiere probable hernia diafragmática derecha, a quien se le realiza un seguimiento ecográfico durante el resto del embarazo.
Se obtuvo por vía cesárea; con datos de pérdida de bienestar fetal perinatal, nació pálido y flácido, se realizó una intubación endotraqueal inmediatamente al nacer antes del corte del cordón umbilical, para evitar mayor ascenso de contenido intestinal a la cavidad torácica, presentó una frecuencia cardiaca menor de 100 latidos por minuto, se procedió a la colocación de catéter umbilical. Pesó 2,690 gramos, talla 43 cm, perímetro cefálico 33 cm, perímetro torácico 32 cm; APGAR 5/6; 38 semanas de gestación valoradas por Capurro.
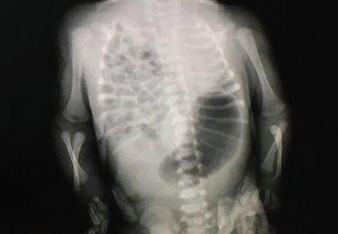
Se tomó una radiografía de tórax donde se observa presencia de asas intestinales en la cavidad torácica derecha y en la base pulmonar izquierda, y desplazamiento del mediastino y del corazón hacia la izquierda (Figura 1), hipoplasia pulmonar severa por compresión en el hemitórax derecho. Con hallazgos al examen físico de murmullo vesicular inaudible en ambos campos pulmonares, con peristalsis presente en todo el campo pulmonar derecho y en la base del pulmón izquierdo, con retracción costal, abdomen excavado, depresible, con ausencia de peristalsis y vísceras no palpables, además con cianosis generalizada. Se interconsultó con Cirugía Pediátrica y se decide el traslado del paciente a otro centro de salud más especializado, donde se realizó un ecocardiograma que evidenció hipertensión pulmonar moderada, secundaria a su patología de base.
Figura 1. Radiografía. Reducción del parénquima pulmonar en el hemitórax izquierdo y desplazamiento del mediastino y del corazón hacia la izquierda, además de presencia de asas intestinales en la cavidad torácica derecha
Once horas posteriores al ingreso el paciente continua en condiciones críticas, con vía central permeable, en ventilación mecánica, con frecuencia cardiaca de 78 lpm, pulsos débiles, piel fría, llenado capilar prolongado, disminuyendo niveles de saturación de oxígeno a 32% por lo que se acudió a reanimar con presión positiva con bolsa autoinflable pero el paciente continuó disminuyendo signos vitales con frecuencia cardiaca inferior a 60 lpm, por lo que se administró adrenalina a 0.1 mg/kg por catéter venoso umbilical a dosis respuesta acompañado de masajes cardiacos, por espacio de 40 minutos pero el paciente no respondió y falleció sin que se llevara a cabo la hernioplastía diafragmática.
Discusión
Durante el primer mes de desarrollo embrionario, el tórax, el abdomen y la pelvis no tienen separación anatómica real y constituye la cavidad pleuroperitoneal común. Estas comienzan a tabicarse durante la 4ta y 9ma semana de anterior a posterior, de medial a lateral y de derecha a izquierda. El desarrollo total del diafragma finaliza a las 12 semanas8. La hernia diafragmática congénita es una malformación anatómica donde existe un defecto en dicho músculo que permite el paso de contenido abdominal hacia la cavidad torácica. En la actualidad, se manejan dos teorías: el crecimiento pulmonar anormal es primario y tiene como consecuencia un desarrollo diagramático anómalo, o un defecto diafragmático ocurre inicialmente, seguido de hipoplasia pulmonar. Además de estas teorías, se ha considerado un componente genético producto de los casos familiares reportados, así como asociación con diversas sustancias como talidomina y quinodina8.
Las estructuras que más se hernian son: el intestino delgado, el estómago, parte del colon descendente, riñón izquierdo e hígado, siendo esta última un factor de mal pronóstico9, estructuras que ascienden hasta ocupar la parte del tórax afectado, provocando hipoplasia pulmonar. Este proceso también afecta al pulmón contrario por desviación del mediastino. A pesar de que esta puede formar parte de anomalías cromosómicas como las trisomías 21, 18 y 13, o de síndromes genéticos como el síndrome de Frins, de Beckwith-Wiedemann, Pallister- Killian y Turner2, 3, el paciente no presentaba facies sugestivas, y aunque la hernia diafragmática congénita familiar es poco común e inferior al 2% de los casos, se descartaron antecedentes familiares. Se han informado ambos patrones de herencia: autosómico recesivo y autosómico dominante5. En general, el pronóstico de las hernias diafragmáticas congénitas es poco prometedor, y se ha visto una mayor morbimortalidad cuando el tejido pulmonar colapsado es mayor al 45%, independientemente del lado del diafragma afectado10.
Pese a que la hernia diafragmática es un defecto estructural, las principales complicaciones y la supervivencia de esta patología se deben a la hipoplasia pulmonar y la consecuente insuficiencia respiratoria. Estas complicaciones respiratorias dependen de la edad gestacional en la que comenzó la patología. Para facilitar su estudio Wiseman y Mac Pherson crearon una clasificación que albergaba cuatro grupos11:
1. Herniación muy temprana (4ta- 5ta semana de gestación): no se produce la ramificación bronquial proximal provocando hiperplasia severa y muerte fetal.
2. Herniación temprana (17ma semana de gestación): el árbol bronquial está más desarrollado por lo que la hipoplasia se produce de manera unilateral.
3. Herniación tardía en el desarrollo fetal: los pulmones se desarrollaron normalmente por lo que la insuficiencia respiratoria se produce posterior al nacimiento con la expansión torácica provocada con el primer llanto.
4. Herniación posterior: no existe afección pulmonar base.
La hernia diafragmática se diagnostica en más de la mitad de los casos prenatalmente, ya sea mediante ecografía de rutina o como parte del estudio por polihidramnios12, en este reporte sucedió en la semana 22 de gestación, donde se identificó que se trataba de una probable hernia derecha, ya que se visualizó la herniación del hígado en el hemitórax derecho, a pesar de que este signo puede ser difícil de ver porque la ecogenicidad pulmonar y la hepática son similares en edades gestacionales tempranas. En el caso del paciente, a pesar de que no se le designó una categoría dentro de la clasificación Wiseman y Mac Pherson, se podría sospechar una herniación temprana. Esto explicaría la edad de gestación en que fue encontrada la hernia y la hipoplasia severa unilateral que tenía.
Además de la patología respiratoria, las hernias diafragmáticas cuentan con diversas condiciones asociadas, que deben tenerse en cuenta cuando se sospecha de esta patología, como: malrotaciones intestinales (40%), cardiopatías congénitas, anomalías renales y genitourinarias. Es por esto que estos pacientes ameritan un estudio profundo, además de un sentido clínico acentuado para no dejar pasar situaciones que, posteriormente, comprometan su pronóstico.
La patología respiratoria no es el único indicador del pronóstico y las complicaciones propias de los pacientes con HDC, debido a que la ubicación anatómica también juega un papel importante en relación al contenido de la hernia y el inicio de los síntomas. Las hernias de Bochdaleck derechas involucran el hígado y el riñón mientras que en las izquierdas predomina el tubo digestivo, bazo y páncreas13, la hernia de Morgagni, y las hernias centrales (2%-7%) son menos frecuentes, y suelen mantenerse asintomáticas hasta que se produce estrangulación intestinal6, 10. Hernias bilaterales, se consideran fatales y hernias esofágicas se manifiesta como reflujo gastroesofágico.
La mayoría de los casos de HDC son diagnosticados en el periodo prenatal mediante una ecografía de rutina alrededor de la 24va semana de gestación, sin embargo, se ha mencionado anteriormente, que no todas llegan a identificarse. Debido a que la sintomatología suele aparecer en las primeras 24 horas, esta patología debe sospecharse en todo recién nacido con dificultad respiratoria progresiva y ausencia de ruidos pulmonares. Posterior a esto, puede deslumbrarse la triada característica de cianosis, disnea y dextrocardia aparente8, 11.
A la exploración física se puede encontrar: abdomen excavado, tórax en tonel y disminución de los ruidos ventilatorios; todos como consecuencia del desplazamiento intestinal. Durante el periodo postnatal, las sospechas clínicas deben ser confirmadas con una radiografía de tórax11. El primer abordaje de estos pacientes busca la estabilización del cuadro y la mejoría de los síntomas. Esta se divide en dos grandes etapas y se mantiene hasta que sea posible la intervención quirúrgica. Para poder asegurar la permeabilidad y la ventilación de la vía aérea, se procede a la intubación con ventilación mecánica con oxígeno al 100%, a pesar de que existe un amplio rango de presión inspiratoria máxima (PIP) aceptable, con mayor frecuencia se recomienda mantener una PIP <25 cm H2O14-16. Así como el manejo de la hipertensión pulmonar. Una vez se tenga el paciente estable, se puede proceder con la evaluación preanestésica y la preparación para el proceso quirúrgico.
Conclusión
La hernia diafragmática congénita es una malformación poco común de etiología desconocida y de características heterogéneas, dando lugar a una presentación clínica variada que se extiende desde dificultades respiratorias leves hasta cuadros incompatibles con la vida. El método diagnóstico estándar se realiza por ultrasonido o radiografía y su manejo requiere un abordaje multidisciplinario que se centra primero en la estabilización del paciente y su posterior preparación para cirugía.
El paciente de esta revisión fue diagnosticado tempranamente a las 22 semanas de gestación mediante ultrasonido. Siguiendo las pautas internacionales, fue preparado para intubación inmediata después del nacimiento con la esperanza de prevenir el aumento de la presión intraabdominal y el aumento del contenido abdominal en la caja torácica. Los hallazgos encontrados durante el examen físico son los esperados para esta patología, así como la radiografía de tórax. El aspecto más interesante de este caso es la presentación de una hernia diafragmática derecha dada en un paciente que, a pesar de contar con factores favorable al momento del nacimiento (APGAR minuto 1 por encima de tres, sin compromiso del hígado, buen peso, conocimiento de la patología por el equipo médico) no lograra sobrevivir las primeras doce horas.
Conflicto de interés
No hay conflictos de intereses que informar, sin financiamiento externo.
Referencias bibliográficas
1. P. F. Ehrlich A. G. Corán. Hernia diafragmática. En Kliegman RM, Jenson HB, Behrman RE, Stanton BF Nelson Tratado de Pediatría. Vol I. 18a ed. 2009; Capítulo 101: 746- 748.
2. Holder AM, Klaassens M, Tibboel D, De Klein A, Lee B. Scott DAGenetic factors in congenital diaphragmatic hernia. Am J Hum Genet. 2007;80:825–45.
3. Wynn J, Yu L. Chung WKGenetic causes of congenital diaphragmatic hernia. Semin Fetal Neonatal Med. 2014;19:324–30.
4. Kling DE. Schnitzer JJ. Vitamin A deficiency (VAD), teratogenic, and surgical models of congenital diaphragmatic hernia (CDH). Am J Med Genet C Semin Med Genet. 2007;145:139–57.
5. Paris E, Sánchez I, Beltramino D, Copto A. Meneghello. 6th ed. Argentina: Panamericana; 2014.
6. Veenma DC, De Klein A. Tibboel D. Developmental and genetic aspects of congenital diaphragmatic hernia. Pediatr Pulmonol. 2012;47:534–45
7. Huerta-Sáenz I. Hernia diafragmática congénita: marcadores sonográficos prenatales y pronóstico perinatal. Revista Peruana de Ginecología y Obstetricia. 2013; 59:125-130.
8. Rojas Solano MJ, Badilla García J. Hernia diafragmática en pediatría. Revista Medicina Legal de Costa Rica. 2015 Mar;36:101–9.
9. Lazar DA, Ruano R, Cass DL, Moise KJ Jr, Johnson A, Lee TC, et al. Defining “liver- up”: does the volume of liver herniation predict outcome for fetuses with isolated left-sided congenital diaphragmatic hernia? J Pediatr Surg [Internet]. 2012;47(6):1058–62. Disponible en: https://doi.org/10.1016/j.jpedsurg.2012.03.003
10. Sepúlveda AJ, Becerra MC, Ariza CF, Acosta PD, Arévalo PJ. Hernia diafragmática congénita. Presentación de un caso y revisión de la literatura. Rev Col Obstet y Ginecol. 2003; 54(1): 17-24.
11. Bolaños-Nava I. Hernia diafragmática congénita. Revista Mexicana de Anestesiología. 2005, 28 (1): 126- 128.
12. Garne E, Haeusler M, Barisic I, Gjergja R, Stoll C, Clementi M, et al. Congenital diaphragmatic hernia: evaluation of prenatal diagnosis in 20 European regions: Congenital diaphragmatic hernia. Ultrasound Obstet Gynecol [Internet]. 2002;19(4):329–33. Disponible en: https://doi.org/10.1046/j.1469-0705.2002.00635.
13. Lazo Cabrera JM, Esquijarosa Roque BM, García AM. Hernia diafragmática congénita izquierda de manifestación tardía. Revista de Ciencias Médicas de Pinar del Río. 2018; 22(3): 614-622.
14. Fanuel Ballén MA. Hernia diafragmática congénita. Reporte de un caso. Revista Colombiana de Anestesiología. 2010; 38(2): 241-258.
15. Boloker J, Bateman DA, Wung JT. Stolar CJCongenital diaphragmatic hernia in 120 infants treated consecutively with permissive hypercapnea/spontaneous respiration/elective repair. J Pediatr Surg. 2002;37:357–66.
16. Logan JW, Cotten CM, Goldberg RN. Clark RHMechanical ventilation strategies in the management of congenital diaphragmatic hernia. Semin Pediatr Surg. 2007;16:115–25.
_______________________________
1 Institución: Doctora en Medicina, Escuela de Medicina, Facultad Ciencias de la Salud, Pontificia Universidad Católica Madre y Maestra, Santiago de los Caballeros, Santiago, República Dominicana. ORCID: https://orcid.org/0000-0003-4877-1210, email: yanelylopezb@gmail.com
2 Institución: Doctora en Medicina, Escuela de Medicina, Facultad Ciencias de la Salud, Pontificia Universidad Católica Madre y Maestra, Santiago de los Caballeros, Santiago, República Dominicana. ORCID: https://orcid.org/0009-0007-9063-0311, email: camigs1028@gmail.com
3 Institución: Pediatra Neonatóloga, HOSPIMED, Calle Dr. José Dolores Alfonseca con 16 de Agosto, Moca, Espaillat, República Dominicana. ORCID: https://orcid.org/0009-0009-9744-8402, email: drajimenez1520@gmail.com
