Introducción
En la historia del Virus de Inmunodeficiencia Humana (VIH) apareció, a mediados de los años 90, una categoría biomédica que define como serodiscordantes a aquellas parejas en las cuales sus miembros presentan diferente estado serológico respecto al VIH. Asimismo, el miembro no infectado es reconocido como “miembro seronegativo” o simplemente “negativo”1. Estas parejas viven el día a día con el riesgo de transmisión constante y de evolución de una enfermedad que, si bien ya se cuenta con tratamientos que proporcionan una calidad de vida adecuada, sigue siendo víctima de estigmatización y rechazo por parte de los miembros de sus comunidades.
Debido al impacto que provoca el VIH en la calidad de vida, esfera social y laboral, cuando un miembro convive con VIH, la pareja y cada integrante de manera individual se confronta con una serie de retos por asumir. Se ha demostrado el papel tan importante que juegan estos miembros seronegativos en el diagnóstico, adherencia al tratamiento y transmisión futura de su pareja: “… en cuanto al rol del miembro negativo en el tratamiento de su pareja, la mayoría afirma que cuando éste la acompaña se ve facilitada la adherencia al mismo. Por el contrario, señalan que cuando el miembro negativo evade, niega o simplemente no acompaña, se producen efectos contraproducentes en el tratamiento”1. Debido a esto, es importante incluir a ambos en las consultas médicas.
No obstante, en varios estudios se ha podido observar que en pacientes con diagnóstico de VIH solo un 38.6 % de los mismos reveló su estado serológico a su pareja sexual2. Ellos observaron que aquellos que tenían parejas seronegativas o con estado serológico desconocido era menos probable que compartieran su diagnóstico con la pareja. Asimismo, se pudo identificar que los pacientes que habían tenido múltiples parejas sexuales en los últimos tres meses eran menos susceptibles a conversar sobre su estado serológico con su pareja que aquellos que solo tenían una pareja. Estas cifras son alarmantes, ya que muestra la necesidad de creación de programas en los que se incluyan ambos miembros de las parejas serodiscordantes y asistirlos en el proceso, tanto de compartir el diagnóstico, como para darles consejos y pautas que los acompañen.
Se ha evidenciado que, en una muestra de hombres que tienen sexo con hombres, el revelar el estado serológico se asoció con una reducción de un 61.2 % en el riesgo de transmisión de VIH en el grupo de parejas serodiscordantes3. Esta evidencia muestra que promover que los pacientes compartan su diagnóstico es una estrategia de reducción de riesgo. Por lo tanto, son necesarios programas o intervenciones que aborden estas parejas.
Por otra parte, en un estudio en el que fueron entrevistadas 40 parejas serodiscordantes para poder identificar situaciones de vulnerabilidad, se obtuvo como resultados principales la falta de información sobre sexualidad en la familia y las escuelas, conocimiento distorsionado sobre prevención y transmisión del VIH, deficiencias en las pruebas de VIH y los errores al momento de comunicar los resultados4.
Cuando a una persona se le proporciona conocimiento sobre su condición o la de su pareja, se le plantean las medidas que debe considerar en adelante y es tomado en cuenta a la hora de toma de decisiones, no solo se evita que un paciente abandone el tratamiento y/o el programa, sino que ese miembro negativo pueda aclarar sus dudas, adquirir actitudes y prácticas que van a evitar en un futuro un mayor número de personas se infecten y que, a su vez, la pareja serodiscordante mejore su calidad de vida.
En vista de la necesidad que tenía la República Dominicana de atender a la población que vivía con diagnóstico de VIH, hace 23 años surgieron las Unidades de Atención, hoy conocidas como Servicios de Atención Integral (SAI), las cuales se encargan de la captación, diagnóstico, seguimiento y tratamiento de lo que se denomina Clientes Focales5.
Los clientes focales, llamados también clientes priorizados y población clave, se refiere a aquellos grupos de personas que son los más vulnerables respecto a la infección del virus del SIDA; es la población con más alto índice de positividad. En esta investigación nos enfocamos en una parte de estos clientes focales (FC, por sus siglas en inglés) que son los clientes migrantes y descendientes de primera línea de origen haitiano.
A raíz de todo el trabajo y esfuerzo que se ha realizado, ya que están clasificados, en el SAI se pueden identificar los clientes cuyas parejas son serodiscordantes y se pueden abordar a través del mismo servicio o visitas domiciliarias. En tal sentido, con esta investigación se pretende que, a través de la identificación de los conocimientos, creencias, actitudes y prácticas que los clientes focales y sus parejas serodiscordantes poseen, se ejecuten políticas y acciones para fomentar dichos elementos positivos que promuevan la serodiscordancia.
Virus de Inmunodeficiencia Humana (VIH)
El VIH, que ataca el sistema inmunitario del cuerpo y puede ocasionar síndrome de inmunodeficiencia adquirida (SIDA) si no se trata adecuadamente, no tiene en la actualidad una cura eficaz. Una vez que se contrae el VIH, se tiene de por vida6.
En torno al VIH, la población tiende7, además de dudar sobre la existencia del VIH y/o el SIDA, a confundir constantemente las diferencias entre ambas entidades, incluida la población relacionada al área de salud8. También se pueden observar, en conversaciones informales, que otro error frecuente, asociado al SIDA, es que debido a que hay patologías definitorias de este en el sistema nervioso central (ejemplo, la leuco-encefalopatía multifocal progresiva y la toxoplasmosis encefálica) algunos consideran que el SIDA es una enfermedad mental causada por el VIH.
Transmisión
La cantidad de casos nuevos de VIH en América Latina se ha reducido un 1 % desde 2010, con aproximadamente 100,000 casos nuevos cada año, tomando en cuenta que el 23 % de las personas con VIH en América Latina y el 27 % en el Caribe desconocen su estatus serológico9. Estas cifras van de la mano con las conductas riesgosas, sin importar la edad, las preferencias u orientaciones sexuales, que son adoptadas por la confusión o desconocimiento en las vías de contagio.
El VIH se puede transmitir solamente a través de ciertos líquidos corporales. Estos líquidos incluyen: sangre, semen, líquido preseminal, secreciones rectales, secreciones vaginales y leche materna10.
Para que ocurra la transmisión, estos líquidos deben entrar en contacto con una membrana mucosa o un tejido lesionado o inyectarse directamente en el torrente sanguíneo (por una aguja o jeringa). Las membranas mucosas se encuentran dentro del recto, la vagina, el pene y la boca10.
La mayor parte de las personas contraen el VIH a través de relaciones sexuales anales o vaginales, o al compartir agujas, jeringas u otros implementos para la inyección de drogas11. Por lo tanto, estos medios de transmisión tienden a ser lo más conocidos tanto por los pacientes y sus parejas, como por el resto de la población. Sin embargo, hay otras vías que tienden a generar confusión debido a que se asocian a la transmisión de otras enfermedades. En distintas culturas persisten algunos conceptos erróneos sobre la transmisión de esta enfermedad como contagiarse por estrechar la mano con una persona infectada, compartir un asiento o una cuchara, practicar la masturbación, la falta de aseo, brujería (por maldad o de manera intencional) o por un castigo divino12.
Sin embargo, el VIH no sobrevive mucho fuera del cuerpo humano (por ejemplo, en las superficies) y no se puede reproducir fuera de un hospedador humano13.
Diagnóstico
La única manera de saber si tiene el VIH es haciendo la prueba. El CDC recomienda que todas las personas entre los 13 y 64 años se hagan la prueba del VIH al menos una vez.14
Recibir un diagnóstico de infección por el VIH es algo que cambia la vida. Se pueden sentir muchas emociones: tristeza, desesperanza o enojo15. La reacción ante el diagnóstico será distinta en cada individuo: algunas personas pueden dudar de los resultados, negándose, en principio, a aceptarlos y buscando segundas opiniones; otras se presentan con indiferencia como mecanismo de defensa; mientras que algunos casos pueden tornarse agresivos y/o deprimirse.
Las emociones tienen un alto impacto en la vida de las personas con VIH; estas pueden determinar los comportamientos y hábitos que adoptará el paciente a partir del diagnóstico. Las distintas esferas de la vida del paciente se verán afectadas de una manera u otra por esta enfermedad. La adherencia al tratamiento, la calidad de vida, el ambiente social, familiar y laboral, todo dependerá en gran parte de cómo se proporcione la información y ayuda al paciente.
Otro factor importante para tomar en cuenta es que no solo la vida del paciente con el diagnóstico de VIH cambiará totalmente, sino la de su pareja. Ambos inician una nueva etapa en sus vidas al tener que asimilar y afrontar el diagnóstico de VIH, viéndose en la necesidad de hacer una transformación en diversos aspectos de su vida social, laboral y sobre todo en la relación de pareja. Las reacciones de las parejas, al igual que en el paciente, pueden variar desde la negación, enojo, depresión y hasta separación de la misma. Sin embargo, en muchos casos la pareja se torna el mejor aliado, proporcionando al individuo con el diagnóstico de VIH un entorno de comprensión y apoyo incondicional.
Tratamiento
La selección de un régimen de tratamiento de la infección por el VIH depende de las necesidades particulares de cada individuo. Al escoger ese régimen, las personas seropositivas y sus proveedores de atención de salud tienen en cuenta muchos factores, incluso los posibles efectos secundarios de los medicamentos contra el virus y sus eventuales interacciones medicamentosas16. La mayoría logra tener el virus bajo control dentro de un plazo de seis meses.
Hay que recalcar que, actualmente, no hay ninguna cura eficaz para la infección por el VIH. Las características de este tratamiento hacen que al momento de iniciar el mismo haya que estar atentos a las inquietudes, miedos, problemas y necesidades que presentan los pacientes con respecto a la medicación.
Adherencia
Se entiende por adherencia al seguimiento por parte del paciente del tratamiento que se le ha prescrito. En los países desarrollados, las tasas de adherencia a los tratamientos en enfermedades crónicas se sitúan alrededor del 50 %. Esta cifra es considerablemente menor en los países en vías de desarrollo, según un reciente informe de la Organización Mundial de la Salud (OMS), que califica la falta de adherencia como un «problema mundial de gran magnitud»17.
En todas las enfermedades crónicas el éxito terapéutico o el fracaso de este están directamente relacionados con la adherencia al tratamiento. Si el paciente se salta dosis, aunque sea de vez en cuando, le estará dando al VIH la oportunidad de reproducirse rápidamente. La meta con los pacientes es lograr y mantener una carga viral indetectable (o mantenerse en supresión viral) pudiendo así conservar al paciente sano y proteger a los demás18.
En algunas culturas las personas señalan la utilización combinada de otras prácticas curativas que incluye los tratamientos psicológicos, la homeopatía, la acupuntura, los grupos de apoyo y autoayuda, lo místico-religioso y la combinación entre estas posibilidades, lo que en algunos casos puede intervenir con la adherencia del paciente. Para lograr adherencia es de suma importancia tomar en cuenta el contexto cultural en el que se está trabajando, respetando así las creencias del paciente para que se sienta en un ambiente de confianza19.
Prevención
Existen varias herramientas para prevenir el VIH, entre las que se encuentran estrategias como la abstinencia, evitar compartir agujas y usar condones de la manera correcta cada vez que tenga relaciones sexuales.
Según el CDC en el caso de encontrarse en una relación de pareja, si el paciente toma correctamente los medicamentos para el VIH, y logra y mantiene una carga viral indetectable, no tiene ningún riesgo de transmitirle el virus a la pareja seronegativa a través de las relaciones sexuales. Sin embargo, hay casos en el que la carga viral del paciente no está —o no se mantiene— a niveles indetectables. En estos casos se puede proteger a la pareja usando otras opciones de prevención: tomando profilaxis preexposición (PrEP), con el uso de condones, eligiendo actividades sexuales con poco o nada de riesgo, tomando profilaxis posexposición (PEP), entre otras medidas ya mencionadas20. Con respecto al riesgo de las actividades sexuales, se han identificado conductas que implican un mayor riesgo de transmisión. La porción interna del ano y la vagina, así como la superficie del pene están revestidos de una mucosa y epitelio sensible que los hace más vulnerables al daño. Por lo tanto, actividad sexual de alta intensidad, aunque sea de corta duración, trae mayores posibilidades de que la fricción lesione el tejido y funcione como puerta de entrada. Por ende, evitar el tener relaciones sexuales de forma brusca, la lubricación y el uso de preservativo son estrategias que disminuyen en gran medida la exposición, aun cuando la actividad sexual sea larga21. También se puede recomendar a la pareja que elijan relaciones sexuales menos riesgosas que las anales o vaginales. Hay entre poco y nada de riesgo de contraer VIH a través de las relaciones sexuales orales.
Material y métodos
Este estudio es observacional, descriptivo y transversal, que incluyó información de fuentes primarias y secundarias. Las fuentes primarias incluyeron parejas serodiscordantes a las que se le aplicó un cuestionario estandarizado elaborado por los autores, el cual presenta, además de las informaciones generales, preguntas dirigidas a recaudar datos de primera mano sobre las creencias, conocimientos, actitudes y prácticas de las parejas serodiscordantes de clientes focales con diagnóstico de VIH positivo) como secundarias (bases de datos, expedientes clínicos).
El universo del estudio estuvo conformado por todos los clientes focales registrados en la base de datos del SAI de Cinco Casas, los cuales fueron, hasta el 18 de junio, 348 usuarios. La población consistió en la totalidad de clientes focales (FC) con parejas serodiscordantes que se encontrasen registrados hasta el 18 de junio de 2021 (N = 132). La muestra, a su vez, fue seleccionada por conveniencia, y fueron aquellos clientes focales (FC) con parejas serodiscordantes que se encontraban registrados en el SAI Cinco Casas, y sus parejas, que asistieron a consulta de seguimiento durante el período abril–junio del año 2021 (n = 91).
Criterios de elegibilidad:
- Clientes migrantes haitianos y sus descendientes de primera línea.
- Clientes registrados en la base de datos del SAI Cinco Casas.
- Clientes que acudieron al servicio en el período abril-junio 2021.
- Clientes mayores de edad.
- Clientes con parejas seronegativas al VIH.
- Acepta participar en el estudio y firma un documento de Consentimiento Voluntario Informado.
Los criterios de elegibilidad para las parejas serodiscordantes de los clientes son el D) y el F)
El cuestionario fue elaborado con base en información previamente obtenida de diversos estudios y fuentes bibliográficas, así como de información anecdótica en relación con la cultura y el ambiente en el que fue aplicado. Previo a su aplicación se discutió con un equipo de colaboradores con la finalidad de poder recoger los datos más relevantes para lograr una óptima representación de las variables, de modo que estas sean culturalmente apropiadas y recojan los objetivos de la investigación.
Dicha herramienta de recolección fue aplicada en las consultas de seguimiento de los clientes focales, previo consentimiento informado tanto del cliente focal como de su pareja, por el equipo de investigación y colaboradores entrenados, a las parejas serodiscordantes que acudieron a sus consultas de seguimiento en el SAI Cinco Casas; fue suministrada junto al consentimiento informado y, en caso de aceptar, se procedió a realizar. En caso de no presentarse la pareja con el cliente a la consulta de seguimiento, según el caso, se le exhortó a que participara en el estudio a través de la pareja, haciendo énfasis en que dicha participación era completamente voluntaria y anónima. Se ofreció, además, la posibilidad de movilización domiciliaria en caso de que se le dificultara la asistencia a la pareja del cliente focal, de modo que se pudieran recolectar los datos de manera domiciliaria, previo consentimiento informado. La participación de las parejas serodiscordantes fue evaluada caso por caso, puesto que existen parejas en las que su participación supone un riesgo (violencia de cualquier índole, deseo de la pareja de que no se conozca su diagnóstico de VIH (+), etc.).
La herramienta de recolección contiene varios acápites y fue aplicada por personal entrenado y con capacidad lingüística que permitiera eliminar la brecha cultural y de lenguaje.
Los datos fueron procesados utilizando el programa de REDCap junto a Microsoft Excel en su versión 2020 del paquete Office 365; para el análisis de los mismos se utilizó SPSS; para su clasificación y representación gráfica se utilizó PowerBI de Microsoft. Estadísticas descriptivas fueron calculadas utilizando la prueba de Chi-cuadrado de Pearson para analizar asociaciones entre variables, con un valor de significancia (p) de 0.05.
Se obtuvo la aprobación por un Comité de Ética externo (independiente) que verificó que la integridad, seguridad y almacenamiento de los datos concernientes a participantes se mantuviera de la forma más segura posible.
Resultados
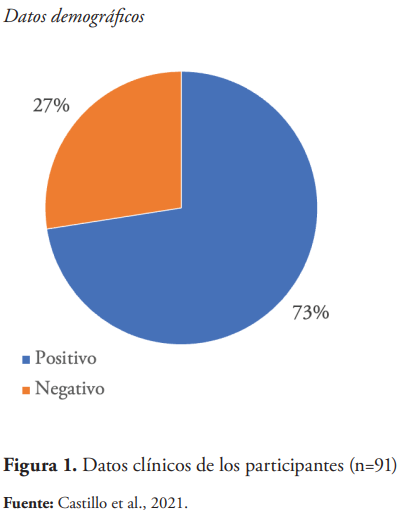
En la figura 1 se muestra el estado serológico de las parejas serodiscordantes. Se puede observar que el 73 % (66/91) tienen diagnóstico positivo de VIH.
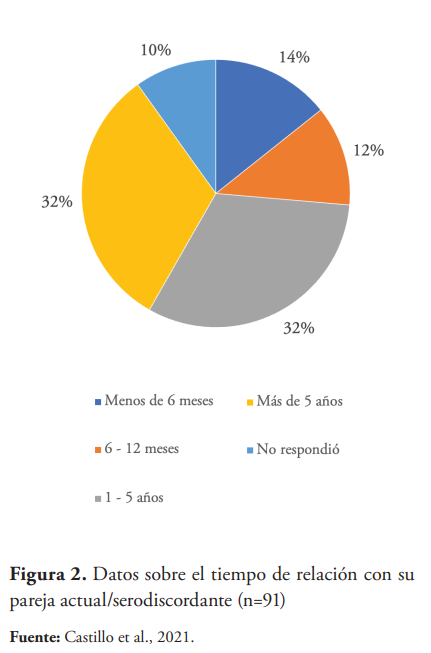
En la figura 2 se puede observar el tiempo de relación que tienen los clientes focales con su pareja serodiscordante. La duración predominante de relación fue de 1 año en adelante, encontrándose el 64 % de la muestra en este grupo. 10 % de los mismos prefirieron no responder.
Conocimientos
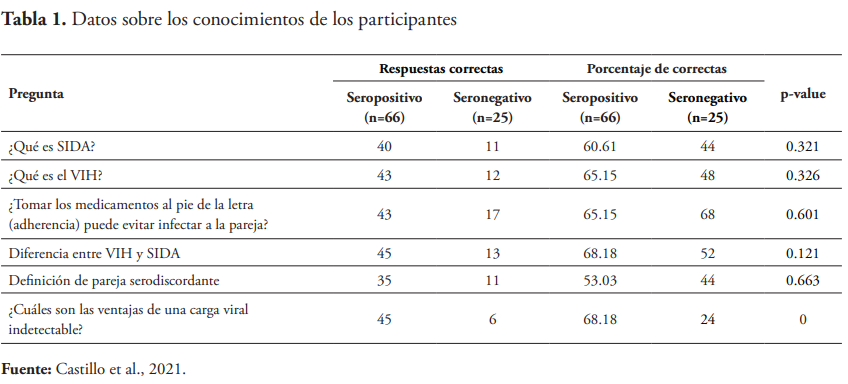
Estos resultados fueron divididos según las respuestas de los pacientes seropositivos y los seronegativos. Se puede observar que la única pregunta en la cual se obtuvo una diferencia estadísticamente relevante fue “¿Cuáles son las ventajas de una carga viral indetec table?”, donde de los 66 pacientes seropositivos, un 68.18 % respondió correctamente, mientras que solo un 24 % de los pacientes seronegativos seleccionó la respuesta correcta.
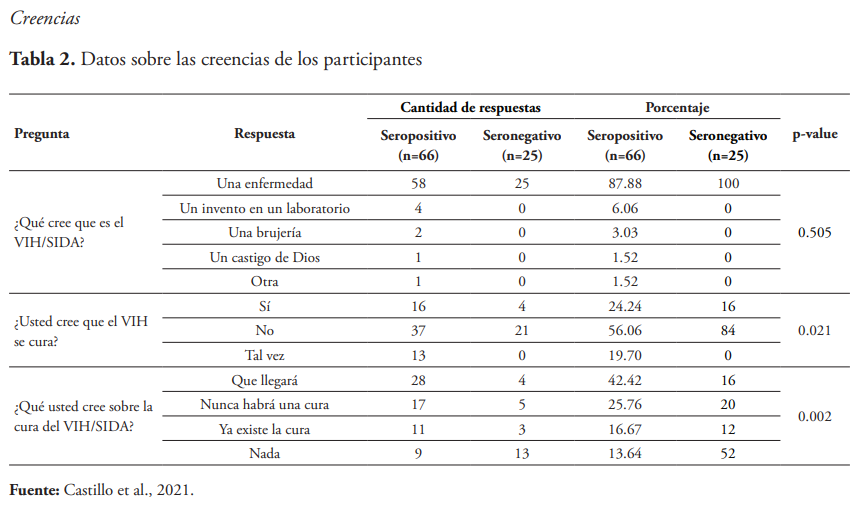
Estos resultados fueron divididos según las respuestas de los pacientes seropositivos y los seronegativos. En esta tabla se observa que las preguntas “¿Usted cree que el VIH se cura?” y “¿Qué usted cree sobre la cura del VIH/SIDA?”, fueron las preguntas con diferencia estadística relevante con base en si son pacientes sero positivos y seronegativos. En el caso de la pregunta “¿Usted cree que el VIH se cura?” se mostró que las respuestas de los clientes focales fueron más dispersas, mientras que los seronegativos en su mayoría respondieron que no.
Actitudes
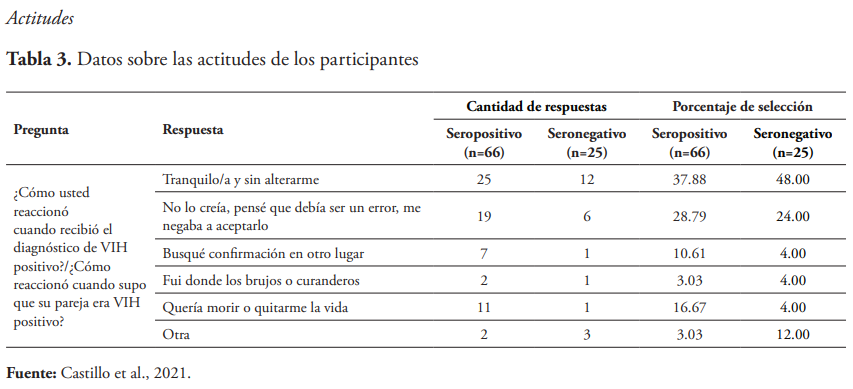
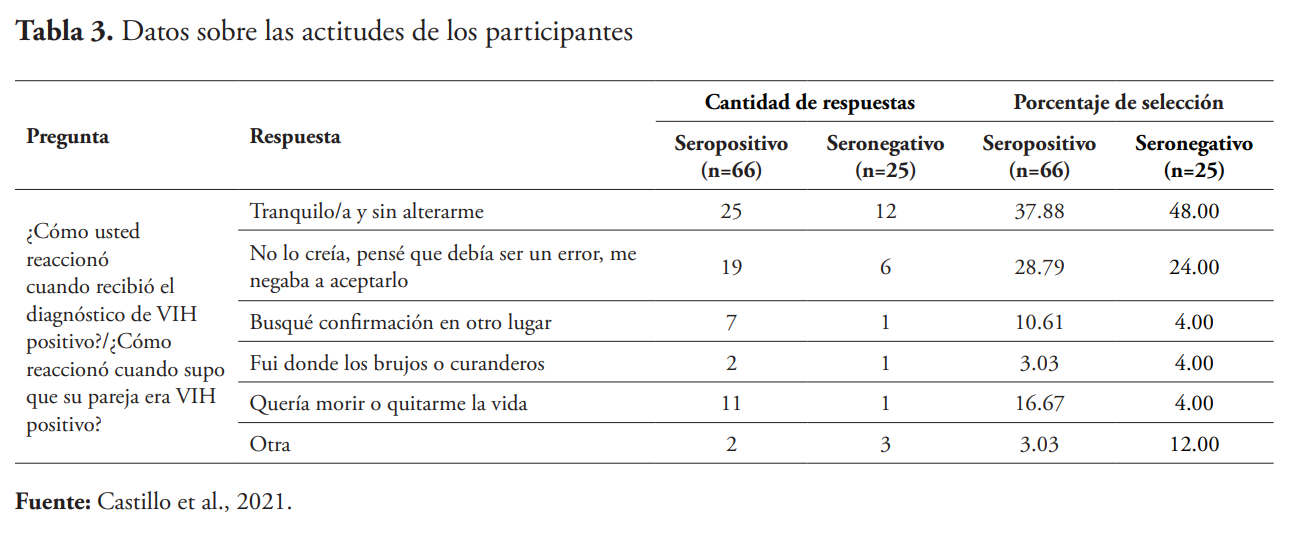
En la tabla 3 se muestran las respuestas de la actitud que tomaron al oír el diagnóstico, ya sea de ellos o de la pareja. Hay que aclarar que la pregunta “¿Cómo reaccionó cuando recibió el diagnóstico de VIH positivo?” solo fue respondida por el cliente focal, mientras que la pregunta “¿Cómo reaccionó cuando supo que su pareja era VIH positivo?” solo fue respondida por la pareja del cliente focal.
En la tabla 4 se muestra la práctica que realizan las personas asociadas al uso del preservativo o condón. De los 66 clientes focales, un 57.58 % dijeron usar condones u otro método de protección con su pareja. Sin embargo, un 64 % de las personas seronegativas dijeron no usar métodos de protección con su pareja. Por otra parte, aunque en total fueron 47 personas que dijeron sí usar condones u otro método de protección, solo 26 personas contestaron que usaban estos métodos siempre. Otro dato a destacar es que la mayoría no tomaría ninguna conducta tras una rotura de un preservativo. No se observó diferencia significativa entre las respuestas de los seropositivos y seronegativos en las prácticas asociadas al uso del preservativo.
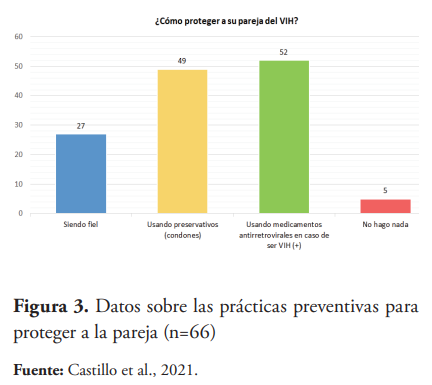
En la figura 3 se muestra la práctica que realizan los clientes focales para proteger a sus parejas. De los 66 seropositivos, 52 respondieron “usando medicamentos antirretrovirales”, siendo esta la práctica más utilizada por los clientes focales. Por otra parte, 49 de los clientes focales dijeron que usar preservativos es una de las maneras de proteger a su pareja.
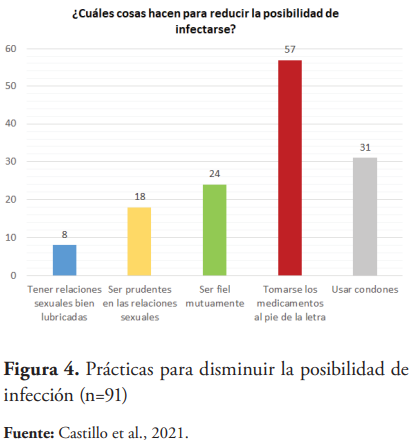
En la figura 4 se muestra la práctica que realizan las personas en busca de disminuir la posibilidad de infección. De la muestra de 91 personas, la respuesta más seleccionada fue la de “Tomarse los medicamentos al pie de la letra”, elegida por 57 personas.
Discusión y conclusiones
Según los resultados de esta investigación se puede observar que el mayor porcentaje, un 73 %, de las personas que aceptaron participar de la investigación fueron los clientes focales, es decir, la persona con diagnóstico positivo de VIH.
Cuando se habla del tiempo que tienen estas personas con su pareja actual, o sea, su pareja serodiscordante, la gran mayoría se encontraba actualmente en relaciones estables de más de 1 año de relación (64 %), por lo que se puede afirmar en este grupo que es poco probable un período de ventana ante el diagnóstico negativo de la pareja seronegativa.
Por otra parte, al momento de evaluar los conocimientos, los resultados mostraron algunas deficiencias importantes tanto en los clientes focales como en las personas seronegativas, ya que en ninguno de los dos grupos el total de respuestas correctas superó el 68 % de los participantes. En la mayoría de las preguntas no hubo diferencia estadísticamente significativa entre el conocimiento que poseen los clientes seropositivos y los seronegativos, a excepción de la pregunta “¿Cuáles son las ventajas de una carga viral indetectable?” donde el 68.2 % de los clientes focales respondió correctamente, mientras que solo el 24 % de los pacientes seronegativos seleccionó la respuesta correcta.
Con respecto a las creencias, casi la totalidad de los participantes, 83 personas, dijeron creer que el VIH/SIDA es una enfermedad. Sin embargo, aproximadamente un 9 % de los participantes seleccionó otra opción, entre las que estaban: un invento de un laboratorio, una brujería, un castigo de Dios, por citar. Este porcentaje se asemeja a un reporte realizado en África, donde se identificó que aproximadamente un 10 % de los participantes tenían concepciones erróneas, entre las cuales se encontraban incredulidad con respecto a su existencia, un invento para mantener tasas de natalidad disminuidas, un invento del gobierno para obtener recursos, entre otras7. Otro dato importante a destacar es que las preguntas “¿Usted cree que el VIH se cura?” y “¿Qué usted cree sobre la cura del VIH/SIDA?” Sí resultaron tener diferencia estadística relevante, los clientes focales dieron respuestas dispersas, mientras que los seronegativos tendían a seleccionar la misma respuesta. En el caso de la pregunta “¿Usted cree que el VIH se cura?” Un 84 % de los seronegativos respondieron “No” y en la pregunta “¿Qué usted cree sobre la cura del VIH/SIDA?” El 42 % de los seropositivos respondieron “Llegará”, mientras que solo el 16 % de los seronegativos confía en que llegará una cura. Estos datos sugieren que los pacientes seropositivos suelen tener pensamientos más esperanzadores con respecto a su visión sobre su condición de salud.
La reacción al momento de recibir el diagnóstico tanto para sí mismo como para la pareja varía de persona a persona. En esta investigación se observó que la mayoría, aproximadamente un 40 % de la muestra, de los clientes focales y las parejas reaccionaron de manera tranquila al momento de recibir el diagnóstico. Sin embargo, un porcentaje importante, cerca de un 41 % de la muestra, seleccionó respuestas como negación a aceptarlo y ganas de quitarse la vida, lo que demuestra la importancia de la correcta intervención al momento de dar el diagnóstico positivo de VIH tanto al cliente focal como a la pareja.
Entre las prácticas más relevantes, al momento de promover la prevalencia de la serodiscordancia, está el uso adecuado de métodos de protección, como el preservativo o condón. Aproximadamente, un 58 % de los clientes focales, es decir, 38 personas, dijeron usar condones u otros métodos de protección con su pareja. Sin embargo, solo el 52.7 % de estos los usan siempre. Al momento de preguntar sobre lo que harían en caso de romperse el preservativo durante el acto sexual, la mayoría de los participantes, 55 personas (60 % de la muestra), admitió que no haría nada al respecto en caso de ocurrir. Entre las prácticas que identificaron los clientes focales como maneras de proteger a su pareja del VIH los pacientes podían seleccionar más de una respuesta, 52 personas (78.8 %) de los clientes focales identificó que usando sus medicamentos; mientras que también fue seleccionada por casi todos (49,74 %) como respuesta el uso de preservativos. Asimismo, fueron evaluadas qué cosas practican ellos actualmente para reducir el riesgo de transmisión y la frecuencia de relaciones sexuales. De las 91 personas de la muestra, las prácticas que más realizaban los pacientes para reducir la posibilidad de infectarse fueron la toma de los medicamentos al pie de la letra (57 personas), el uso de preservativo (31 personas) y ser fieles mutuamente (24 personas). Con respecto a la frecuencia de relaciones sexuales, los resultados estuvieron dispersos, siendo las respuestas más seleccionadas varias veces por semana (24 personas) y una vez por semana (23 personas), correspondiendo a un 26 % y 25 %, respectivamente.
Dentro de las limitaciones del presente estudio se encuentra la muestra y el tipo de muestreo, que puede que no represente la totalidad de la población debido a factores sociodemográficos. Del mismo modo, las creencias, actitudes y prácticas de los clientes focales pueden variar dependiendo de la ubicación geográfica en la que se encuentre, por lo que para fortalecer estos resultados es necesario que sean reconfirmados en otros estudios similares con mayor cantidad de participantes.
Recomendaciones
Según los resultados observados en la investigación, se hacen cuatro recomendaciones:
Primero, se deben realizar más estudios similares en otros SAI con clientes focales y sus parejas, con miras a determinar si existe diferencia en cuanto a las creencias, conocimientos, actitudes y prácticas y tomar en cuenta otras variables no contempladas en este estudio, tales como edad y sexo. Segundo, se puede promover la inclusión de la pareja serodiscordante en la consejería, siempre que sea posible. Tercero, se debe educar e informar a los clientes focales sobre los beneficios de incluir a su pareja o cónyuge en el proceso integral de atención a su condición de salud. Finalmente, se puede continuar la atención integral de los clientes focales, haciendo mayor énfasis en la educación para el mantenimiento de la serodiscordancia.
Con estas recomendaciones es posible acercarnos un poco más al establecimiento de la serodiscordancia como la norma, sobre todo en poblaciones con alta incidencia.
Agradecimientos
Los autores agradecen a USAID.ExE por permitir que fuese posible esta oportunidad, que busca ayudar a las comunidades, impulsando de manera económica este proyecto; a los colaboradores, sin los cuales no hubiese sido posible llevar a cabo esta tarea, en especial a Alicia Nobien; a la Dra. Helena Chapman por el excelente trabajo realizado en la corrección del artículo. Agradecemos, además, de manera profunda, a Two Oceans in Health por acoger y llevar de la mano desde el principio hasta el final este proyecto.