Ciencia y Salud, Vol. VI, No. 1, enero-abril, 2022 • ISSN (impreso): 2613-8816 • ISSN (en línea): 2613-8824 • Sitio web: https://revistas.intec.edu.do/
COVID 19 Y DIABETES MELLITUS TIPO 1 EN LA INFANCIA. CUBA. INFORME PRELIMINAR
Covid 19 and Diabetes Mellitus type 1 in childhood. Cuba. Preliminary report
Cómo citar: Carvajal Martínez F, García Saez J, Araujo Herrera O, Hernández Gómez JR, Navarrete Cabrera J, Pereira Venéreo I, Martín Durán K, Espino González D, Casanovas Figueroa J, Carvajal Aballe M, Ramos Robledo A. COVID 19 y Diabetes Mellitus tipo 1 en la infancia. Cuba. Informe preliminar. cysa [Internet]. [citado 22 de febrero de 2022];6(1):25-33. Disponible en: https://revistas.intec.edu.do/index.php/cisa/article/view/2408.
Introducción
En diciembre de 2019 se inició una epidemia con un nuevo coronavirus, que fue llamado SARS-CoV-2, causante de un síndrome de dificultad respiratoria. La Organización Mundial de la Salud declaró “Emergencia Internacional de Salud Pública” el 30 de enero del 2020, y el 11 de febrero fue oficializada la enfermedad con el nombre de COVID-19(coronavirus disease, por su sigla en inglés), y considerada oficialmente como pandemia el 11 de marzo del mismo año. Los coronavirus (CoV) se encuentran muy distribuidos en la naturaleza, tienen la propiedad de infectar a los seres humanos, mamíferos y aves, situación que les permite desarrollar enfermedades. Entre ellas se destacan las pandemias anteriores que ocasionaron el síndrome respiratorio agudo (SARS-CoV) en 2003 y el síndrome del virus respiratorio del Oriente Medio (MERS-CoV) en el año 2012.1 Hasta el momento, existen a nivel mundial 190 países y 30 territorios con casos de COVID-19. Ascienden alrededor de 166,513,629 los casos confirmados, con 15 millones 766 mil 486 casos activos y 3 millones 455 mil 172 fallecidos. En la región de las Américas se reportan 66,785,695 casos confirmados, el 40,14 % del total de casos reportados en el mundo, con 8,437,490 casos activos y 1,629,413 fallecidos.2
El virus SARS-CoV-2 probablemente afecta menos a los niños que a los adultos, tanto en la frecuencia como en la severidad1. Posiblemente, solo entre 1 y 5 % de pacientes afectados por COVID-19pertenece al rango de edad pediátrico. En Cuba, el primer reporte de COVID-19se realizó el 11 de marzo del 2020, por la confirmación de tres pacientes extranjeros1, hasta la actualidad, se acumulan alrededor 131,832 casos positivos y 863 fallecidos, y existen un total de 15,246 contagiados con la COVID-19en edad pediátrica (inferior a 19 años)2. Se han efectuado algunas publicaciones sobre Covid-191,3-5, sin embargo, esta investigación es la primera que se realiza en un grupo de la población pediátrica cubana sobre COVID-19y DM1. Además de las afectaciones propias originadas por el Covid-19, numerosas comorbilidades pueden ocasionar peligro para la vida del paciente (cardiopatías, enfermedades cerebrovasculares, hipertensión arterial, afecciones pulmonares, obesidad, etc.). Dentro de estas, ocupa un lugar importante la diabetes mellitus, fundamentalmente la tipo 2 (DM2), que es más frecuente en los grupos poblacionales de mayor edad. No obstante, se enfatiza que la infección por el SARS-CoV-2 en poblaciones con Diabetes Mellitus tipo 1 (DM1) se ha incrementado, favoreciendo la descompensación metabólica, el virus además facilita el debut de esta condición médica.6-20
Inmunología de la infección por SARS-CoV-2 en la diabetes mellitus
Los coronavirus son virus de ARN monocatenario de sentido positivo, con un gran genoma de 27 a 32 kilobase empaquetado dentro de una cápside formada por la proteína nucleocápside (N). Una envoltura rodea esta estructura helicoidal y está asociada con tres proteínas estructurales: la proteína de membrana (M) y la proteína de la envoltura (E), que están ambas involucradas en el ensamblaje del virus, y la proteína de punta (S), que media la entrada a las células huésped21-23. La proteína S se caracteriza además por una subunidad S1 del dominio de unión al receptor (RBD) que facilita la unión al receptor de la enzima convertidora de angiotensina 2 (ACE2) del huésped para el SARSCoV-2, y una subunidad S2 que es responsable de la fusión de la membrana.24, 25. El RBD se adhiere a las células huésped a través de la dipeptidilpeptidasa 4 (DPP4) en lugar de ACE2 [5]. Los factores de la célula huésped median aún más la entrada viral a través de dos proteasas de serina, que activan la proteína S para la fusión de la membrana a través de la escisión y ayudan en el procesamiento viral, respectivamente23-26.
Una vez que se ha producido la infección por SARS-CoV-2, se produce una respuesta compleja y orquestada del sistema inmunitario innato y adaptativo que se correlaciona clínicamente con tres fases propuestas: una fase de viremia, una fase aguda y una fase de recuperación27. Los patrones moleculares asociados por receptores de reconocimiento de patrones (es decir, receptores tipo Toll), dan como resultado la expresión de interferones de tipo I y factores inflamatorios que potencian los mecanismos de defensa de los macrófagos y las células asesinas naturales. Las células dendríticas son fagocitos de tejido que combinan la respuesta inmune innata y adaptativa activando los linfocitos T y los linfocitos B a través de la presentación de antígenos21. El sistema inmunológico adaptativo es esencial para el control de la fase persistente de la infección e implica la producción de anticuerpos monoclonales neutralizantes de las glicoproteínas de la envoltura viral por las células T CD4 + y la destrucción de las células infectadas por virus por las células T CD8 + citotóxicas21. En la fase aguda de la infección, el SARS-CoV y el SARS-CoV-2 invaden los linfocitos T CD4 + y CD8 + dando lugar a apoptosis y linfocitopenia, una señal que se asocia con resultados graves24,27.
Las células beta infectadas por el SARS-CoV-2 pueden reducir la secreción de insulina. Al mismo tiempo, la tormenta de citocinas que a veces acompaña a la infección por SARS-CoV-2 puede estimular o agravar la resistencia a la insulina. Ambas condiciones pueden conducir a la aparición de la hiperglucemia, que a su vez puede empeorar aún más la resistencia a la insulina. Además, la hiperglucemia, a través de la glicosilación no enzimática del receptor de la enzima convertidora de angiotensina 2 (ACE2), puede favorecer aún más la penetración de las células del SARSCoV-2, empeorando la COVID-19. La hiperglucemia, por lo tanto, puede inducir disfunción endotelial y generación de trombos, lo que conduce al daño multiorgánico característico de COVID-19.23-27
Objetivos
General: determinar algunas características de la COVID-19en la población pediátrica estudiada con diabetes mellitus tipo 1 durante el primer año de inicio de la pandemia en Cuba.
Específicos: 1) Precisar la frecuencia de COVID-19en un grupo de la población pediátrica cubana con diabetes mellitus tipo 1 (de recién diagnóstico o conocidos), durante el primer año de inicio de la pandemia de COVID-19. 2) Comparar la frecuencia de diabetes mellitus tipo 1 en un grupo de la población pediátrica cubana de recién diagnóstico (debut) durante el primer año de inicio de la pandemia de COVID-19y el año previo (2019). 3) Determinar el número de episodios de cetoacidosis/cetosis diabética en un grupo de la población pediátrica cubana durante el primer año de inicio de la pandemia de COVID-19y el año previo.
Material y método
Se seleccionó al azar los servicios de endocrinología pediátrica de las siguientes provincias: 1. Zona Oriental - Ciego de Ávila, 2. Central - Villa Clara, 3. Zona Occidental - Pinar del Río. Además, por la importancia de la capital (La Habana) se evaluó lo informado por los servicios de Endocrinología Pediátrica de los Hospitales Pediátricos Docentes del Cerro y Centro Habana. Se solicitó a cada servicio de Endocrinología pediátrica los datos de los DM1 menores de 19 años de edad: 1- cuántos pacientes durante el primer año de la pandemia (marzo 2020-marzo 2021) fueron diagnosticados (debut) con DM1, 2- cuántos con DM1 (debut o conocidos) lo hicieron en cetosis/cetoacidosis y 3- cuántos con diagnóstico de DM1 tipo1 ingresaron con Covid. Además se les solicitó: 4- el total de pacientes con DM1 que atendían en sus provincias. Los datos informados se compararon con los recogidos en el año anterior de la pandemia (2019). Se aceptó como debut todo paciente que inició su enfermedad; se aceptó que existía cetoacidosis y cetosis de acuerdo con los criterios establecidos en las Normas Nacionales de Diagnóstico y Tratamiento en Endocrinología.
Resultados
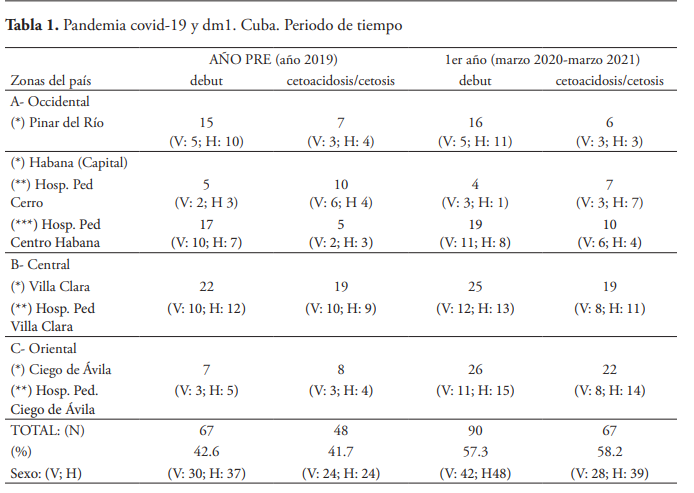
- Los pacientes con DM1 que atienden los diferentes servicios hospitalarios son: 1. Pinar de Río: - 121, 2. Cerro: 123, 3. Centro Habana: 164, 4. Villa Clara: 222 y 5. Ciego de Ávila: 115. Total: 745 niños.
- Niños con DM1 y Covid-19: 4, en el Hospital Pediátrico del Cerro 3 (un varón con 15 años y 2 hembras con 11 y 17 años de edad, respectivamente), en la provincia de Pinar del Río 1 paciente con COVID-19y DM1, de 1 año de edad (contacto padre y madre positivos), los 4 pacientes ingresaron asintomáticos, con buena evolución. Todos los niños diabéticos que presentaron Covid-19, fue en el transcurso de su enfermedad ninguno como debut, y se dieron de alta favorable, existió bajo porciento de niños con DM1 y COVID-19(0, 53 %). Como se observa en la tabla 1, se evaluaron en el 2019 a 67 pacientes (V: 30; H: 37) que debutaron con DM1 en los diferentes centros estudiados. Existió incremento en el 1er año de la pandemia 90 niños (V: 42; H: 48). Igualmente, al analizar los pacientes con cetosis/cetoacidosis se detectó en el año previo (2019) 48 pacientes (V: 24; H: 24), mientras durante el primer año de la pandemia 67 niños (V: 28; H: 39).
Discusión
Se ha señalado baja incidencia del COVID-19en pacientes pediátricos, diferentes investigadores comentan que en cohortes de 44 672 y 75 465 casos de enfermos confirmados, solo encuentran 2,1 y 2,4 %, respectivamente, de positividad (pacientes pediátricos)1. Sin embargo, López et al.5 plantean un mayor porcentaje en los menores de 19 años infectados por SARS-CoV-2 (11.3 %), lo que pudiera estar relacionado, según estos autores, con la mayor eficacia de los sistemas de vigilancia establecidos en el país. En este estudio se encontró frecuencia baja (0.53 %) de niños DM1 con Covid-19. La causa por lo cual la mayoría de los casos con la COVID-19en pediatría tienen síntomas menos graves que los adultos no está bien definida, probablemente está relacionada tanto con la exposición a la enfermedad como con los factores del huésped, por ejemplo: los niños por lo general se encuentran bien atendidos en casa y pueden tener relativamente menos oportunidades de exponerse a patógenos o pacientes enfermos; el número de receptores de ACE2 (enzima convertidor de angiotensina 2) es inferior al número apreciado en adultos; el sistema inmunitario en la edad infantil todavía se está desarrollando y puede responder a los patógenos de manera diferente; no son frecuente comorbilidades como hipertensión, enfermedad cardiovascular y diabetes, entre otras.1
El impacto del COVID-19se ha centrado en los pacientes con DM2 adultos, alrededor del 10-55 % de los pacientes hospitalizados con COVID-19la padecen, sin embargo, Chao et al.,11 en una primera publicación de esta situación, señalaron, al estudiar en niños la relación DM2 y Covid-19, que era más frecuente los casos al debut durante la pandemia (82 pacientes) comparados con el año 2018 (44 niños). Igualmente, al evaluar la frecuencia de cetoacidosis se constató que en el 2018-2019 era menor al 10 %, sin embargo, durante el 2020 incrementó al 20 % (incluyendo 2 casos de presentación severa). Por otro lado, Kusuma et al.9 señalan gran evidencia de la relación del COVID-19con la diabetes mellitus tipo 2 (DM2), no obstante, plantean que puede provocar en los diabéticos tipo1 (DM1) descompensación metabólica severa (cetoacidosis y coma hiperosmolar hiperglucémico), así como mayor frecuencia de debut, igualmente que existe incremento de la mortalidad en DM1, principalmente en grupos de mayor edad y con comorbilidades importantes asociadas (enfermedad renal o cardíaca, etc.) Al evaluar la relación COVID-19con el debut de DM1, Zubkiewicz-Kucharska et al.6 encuentran igual incidencia que en años anteriores de la pandemia, no obstante, señalan que las condiciones clínicas eran peores al momento del diagnóstico que en años previos. Otros autores constatan incremento del diagnóstico de la DM1 durante la pandemia y enfatizan que existe durante esta etapa aumento del descontrol metabólico (cetoacidosis), siendo su presentación más severa.
En esta investigación, se observó incremento (57.3 %) de los pacientes al debut (N: 90) de la DM1 durante el primer año de la pandemia, comparados con los que iniciaron la enfermedad diabética (N: 67) en el año previo (2019), lo cual está de acuerdo con otros trabajos internacionales que encuentran iguales resultados. También hemos encontrado al evaluar según el sexo, que existió al incremento al debut (comparando el año 2019 vs. 1er año de la pandemia), año 2019, varones: 30 y hembras: 37; durante la pandemia varones: 42 y hembras: 48. Al evaluar la presencia de cetoacidosis/cetosis constatamos que (al comparar el año 2019 vs. 1.er año de la pandemia) existió aumento en ambos sexos (año 2019, varones: 24 y hembras: 24; durante la pandemia varones: 28 y hembras: 39). Debido a que solo 4 niños con DM1 han tenido COVID-19(0.53 %), se considera que los resultados pueden estar relacionados de forma indirecta con la pandemia por Covid-19, ya sea por stress (individual, social o ambos), confinamiento, alimentación familiar inadecuada, poca movilidad de la población, etc. (o varios de estos aspectos juntos). Trevisani et al.8 alertan que en una etapa inicial los síntomas del COVID-19pueden retrasar el diagnóstico de la descompensación metabólica en el DM1, por su parte, Lawrence et al.14 opinan que por la necesidad del confinamiento (por el Covid-19) puede enlentecer el momento de la asistencia a instituciones de salud y favorecer el retraso de un diagnóstico oportuno. Por su parte, Sánchez20 considera que el control metabólico debido al confinamiento puede mejorar, también se ha insistido que los pacientes con DM y COVID-19pueden ser más vulnerables a la depresión, ansiedad y otras situaciones estresantes7.
En este estudio no se informó sobre ningún fallecido durante la pandemia en DM1 menores de 19 años. Consideramos que estos resultados pueden ser debido a las posibilidades de atención médica (urgente y rápida) en los sistemas hospitalarios con que cuenta el país, la existencia de endocrinólogos pediátricos provinciales, además de la educación sobre diabetes que se brinda a pacientes, familiares, así como a la comunidad donde viven. También a la insistencia del personal de salud que atiende a estos niños, de lograr siempre el mejor control metabólico posible (antes y con énfasis durante la pandemia). Es importante insistir que la diabetes descontrolada (con hiperglucemia) asociada al descontrol metabólico causado por el COVID-19puede influir de forma negativa en la vida del paciente. Debido a que la afección por COVID-19puede ocasionar daño a nivel pancreático (células beta) transitorio o permanente, es prudente tener un seguimiento a mediano y largo plazo de estos pacientes.
Conclusiones
La infección por COVID-19en poblaciones con Diabetes Mellitus tipo 1 (DM1) se ha incrementado no solo favoreciendo la descompensación metabólica, sino facilitando el debut de esta condición médica. En este estudio, existió incremento de los pacientes al debut (N: 90) de la DM1 durante el primer año de la pandemia (57.3 %), comparados con los que iniciaron la enfermedad diabética (N: 67) en el año previo (2019), también al evaluar la presencia de cetoacidosis/cetosis se constató comparando con el año previo a la pandemia (2019) incremento (58.2 %) durante el primer año de la pandemia. Se considera que es baja la frecuencia de DM1 y COVID-19(0.53 %). No hay señalamientos de fallecidos en la etapa estudiada. Los resultados de esta investigación pueden estar relacionados de forma indirecta con la pandemia, ya sea por stress (individual, social o ambos), confinamiento, alimentación familiar inadecuada, poca movilidad de la población, etc., o varios de estos aspectos juntos.
Declaración de intereses: los autores declaran que no hay conflictos de interés.
Referencias
- Acosta J, Pérez M, Rodríguez M, Morales A. COVID-19en pediatría: aspectos clínicos, epidemiológicos, inmunopatogenia, diagnóstico y tratamiento. Revista Cubana de Pediatría, 2020;92(Supl. especial):e1152.
- Ministerio de Salud Pública. Informe situación epidemiológica del Covid-19. Cuba; 22 de mayo 2021.
- Noda A, Castro B, López L, Robaina G. Síndrome inflamatorio multisistémico en niños asociado a COVID-19. Revista Cubana de Pediatría, 2020;92(Supl. especial):e1202.
- Martínez E, Sabatier J. Dengue y COVID-19: semejanzas y diferencias. Revista Cubana de Pediatría, 2020;92(Supl. especial):e1211.
- López L, et al. Caracterización clínico epidemiológica de 183 niños cubanos con infección por SARS-CoV-2. Revista Cubana de Pediatría, 2020;92(Supl. especial):e1256.
- Zubkiewicz A, Seifert M, Stępkowski M, NoczyńskaA A. Diagnosis of type 1 diabetes during the SARS-CoV-2 pandemic: Does lockdown affect the incidence and clinical status of patients? Adv Clin Exp Med, 2021;30(2): 127–34.
- DiMeglio L, Albanese-O’Neill A, Muñoz C, Maahs D. COVID-19and Children with Diabetes Updates, Unknowns, and Next Steps: First, Do No Extrapolation. Diabetes Care, 2020;43:2631–4. Available from: https://doi.org/10.2337/dci20-0044
- Trevisani V, et al. COVID-19and Type 1 Diabetes: Concerns and Challenges. Acta Biomed, 2020;91(3):1-6. e2020033
- Kusuma S, et al. New onset diabetes, type 1 diabetes and COVID-19. Diabetes & Metabolic Syndrome: Clinical Research & Reviews, 2020;14:2211-7
- Klatman E, et al. COVID-19and type 1 diabetes: Challenges and actions. Diabetes research and clinical practice, 2020;166(108275):1-4.
- Chao L, Vidmar A, Georgia S. Spike in Diabetic Ketoacidosis Rates in Pediatric Type 2 Diabetes During the COVID-19. Diabetes Care, 2021;44:1–4. Available from: https://doi.org/10.2337/DC20-2733
- Ebekozien O, et al. Type 1 Diabetes and COVID-19: Preliminary Findings from a Multicenter Surveillance Study in the U.S. Diabetes Care, 2020;43:e83–e85. Available from: https://doi.org/10.2337/dc20-1088.
- Tittel S, et al. Did the COVID-19Lockdown Affect the Incidence of Pediatric Type 1 Diabetes in Germany? Diabetes Care, 2020;43:e172–e173. Available from https://doi.org/10.2337/dc20-1633.
- Lawrence C, et al. Increased paediatric presentations of severe diabetic ketoacidosis in an Australian tertiary centre during the COVID-19pandemic. Diabetic Medicine, 2020;00:e14417:1-5.
- Unsworth R, et al. New-Onset Type 1 Diabetes in Children During COVID-19: Multicenter Regional Findings in the U.K. Diabetes Care, 2020;43:e170–e171. Available from: https://doi.org/10.2337/dc20-1551
- d’Annunzio G, et al. Caring for children and adolescents with type 1 diabetes mellitus: Italian Society for Pediatric Endocrinology and Diabetology (ISPED) statements during COVID-19pandemia. Diabetes research and clinical practice, 2020;168(108372):1-11.
- Dżygało K, et al. Increased frequency of severe diabetic ketoacidosis at type 1 diabetes onset among children during COVID-19pandemic lockdown: an observational cohort study. Pediatr Endocrinol Diabetes Metab, 2020;26 (4):167–75. Available from: https://doi.org/10.5114/pedm.2020.101003
- González J, Tejado M, Jiménez J. Repercusión del confinamiento por COVID-19sobre el control glucémico en niños y adolescentes con diabetes mellitus tipo 1. Anales de Pediatría, Available from: https://doi.org/10.1016/j.anpedi.2020.12.021
- Odeh R, Gharaibeh L, Dahera A, Kussad S, Alassaf A. Caring for a child with type 1 diabetes during COVID-19lockdown in a developing country: Challenges and parents’ perspectives on the use of telemedicine. Diabetes research and clinical practice, 2020;168(108393):1-7.
- Sánchez M, González J, Tejado M, Jiménez J. Repercusión del confinamiento por COVID-19sobre el control glucémico en niños y adolescentes con diabetes mellitus tipo 1, Anales de Pediatría. Available from: https://doi.org/10.1016/j.anpedi.2020.12.021
- Li G, Fan Y, Lai Y, Han T, Li Z, Zhou P, et al. Coronavirus infections and immune responses. J Med Virol [Online]. 2020;92:424–32. Available from: https://doi.org/10.1002/jmv.25685
- Li F. Structure, function, and evolution of coronavirus spike proteins. Annu Rev Virol [Online]. 2016;3:237–61. Available from: https://doi.org/10.1146/annurev-virology-110615-042301
- Muniyappa R, Gubbi S. COVID-19pandemic, corona viruses, and diabetes mellitus. Am J Physiol Endocrinol Metab [Online]. 2020. Available from: https://doi.org/10.1152/ajpendo.00124.2020
- Hoffmann M, Kleine-Weber H, Schroeder S, Kruger N, Herrler T, Erichsen S, et al. SARS-CoV-2 cell entry depends on ACE2 and TMPRSS2 and is blocked by a clinically proven protease inhibitor. Cell [Online]. 2020. Available from: https://doi.org/10.1016/j.cell.2020.02.052.
- Raj VS, Mou H, Smits SL, Dekkers DH, Muller MA, Dijkman R, et al. Dipeptidylpeptidase 4 is a functional receptor for the emerging human coronavirus-EMC. Nature [Online]. 2013;495:251–4. Available from: https://doi.org/10.1038/nature12005
- Lin L, Lu L, Cao W, Li T. Hypothesis for potential pathogenesis of SARS-CoV-2 infection-are view of immune changes in patients with viral pneumonia. Emerg Microbes Infect [Online]. 2020;9:727–32. Available from: https://doi.org/10.1080/22221751.2020.1746199
- Zhao J, Yuan Q, Wang H, Liu W, Liao X, Su Y, et al. Antibody responses to SARS-CoV-2 in patients of novel coronavirus disease 2019. Clin Infect Dis [Online]. 2020. Available from: https://doi.org/10.1093/cid/ciaa344

