Ciencia y Salud, Vol. V, No. 1, enero-abril, 2021 • ISSN (impreso): 2613-8816 • ISSN (en línea): 2613-8824 • Sitio web: https://revistas.intec.edu.do/
TRANSMISIÓN VERTICAL DEL COVID-19: REVISIÓN DE 50 CASOS REPORTADOS
Vertical Transmission of COVID-19: Review of 50 Reported Cases
Cómo citar: Pablo T, Barreto N. Transmisión Vertical del COVID-19: Revisión de 50 casos reportados. cysa [Internet]. 23 de febrero de 2021 [citado 23 de febrero de 2021];5(1):43-0. Disponible en: https://revistas.intec.edu.do/index.php/cisa/article/view/2069
Introducción
El Coronavirus es uno de los principales patógenos que afecta al sistema respiratorio humano1. La enfermedad por coronavirus (COVID-19) se identificó como la causa de un brote de enfermedad respiratoria en Wuhan, provincia de Hubei, China, en diciembre del año 20192. Se propagó rápidamente dando como resultado una epidemia en toda China, seguida de un número creciente de casos en otros países del mundo3. El 30 de enero de 2020, la Organización Mundial de la Salud (OMS) declaró el brote como una emergencia de salud pública a nivel internacional; y, posteriormente, el 11 de marzo del 2020, reconoció el COVID-19 como pandemia global4. El Comité Internacional de Taxonomía de Virus ha propuesto el coronavirus dos del síndrome respiratorio agudo severo (SARS-CoV-2) como el nombre del virus que causa COVID-195.
En las últimas dos décadas, han surgido otros dos coronavirus que causan enfermedades respiratorias graves en humanos: el coronavirus del síndrome respiratorio agudo severo (SARS-CoV) y el coronavirus del síndrome respiratorio del Medio Oriente (MERS-CoV). Con la aparición del SARS-CoV-2 se ha identificado un tercer Coronavirus que puede causar enfermedad respiratoria grave6. Cuando el SARS-CoV y el MERS-CoV infectan a las mujeres que están embarazadas, pueden dar lugar a resultados obstétricos graves, incluida la morbilidad materna y la muerte7.
La neumonía viral es una de las principales causas de muerte durante el embarazo en todo el mundo8. La combinación de cambios hormonales, los efectos mecánicos del crecimiento del útero y los marcados cambios en la circulación, producen variaciones significativas en la fisiología pulmonar y cardiovascular9. Debido a todos los cambios fisiológicos e inmunológicos pulmonares que se experimentan durante el embarazo como inmunidad alterada de linfocitos T, aumento del consumo de oxígeno, disminución de la capacidad residual funcional, disminución de la distensibilidad torácica y un mayor riesgo de aspiración, las mujeres embarazadas tienen mayor predisposición a un curso más grave de neumonía10,11.
Más allá del impacto de la infección por COVID-19 en una mujer embarazada, existen inquietudes relacionadas con el posible efecto sobre el resultado fetal y neonatal. Por lo tanto, las mujeres embarazadas constituyen un grupo que requiere atención especial en relación con la prevención, el diagnóstico y el manejo de esta entidad12. En esta revisión nos enfocamos en analizar literatura actual con el fin de identificar lo que muestra la evidencia sobre transmisión vertical de COVID-19 durante el embarazo.
Materiales y métodos
Se realizó una búsqueda exhaustiva en PubMed, usando una combinación de los términos: “COVID-19” y “vertical transmission”. Todos los títulos y resúmenes obtenidos (N=85) fueron leídos por las autoras para evaluar su relevancia para esta revisión. Un total de 37 reportes de casos y series de casos fueron preseleccionados. Los artículos completos fueron leídos y analizados para ser depurados. Los criterios de elegibilidad fueron: casos publicados sobre el impacto del COVID-19 en el embarazo y la transmisión vertical, pacientes de 18 años o más, pacientes cursando un embarazo en el segundo o tercer trimestre al momento del diagnóstico de la enfermedad, reportes publicados en inglés o español. Los criterios de exclusión fueron: reporte de caso no publicados, sospecha de caso duplicado, edad materna menor de 18 años o no especificada, pacientes en el primer trimestre del embarazo o una edad gestacional no obtenida, evolución materna o neonatal no reportada.
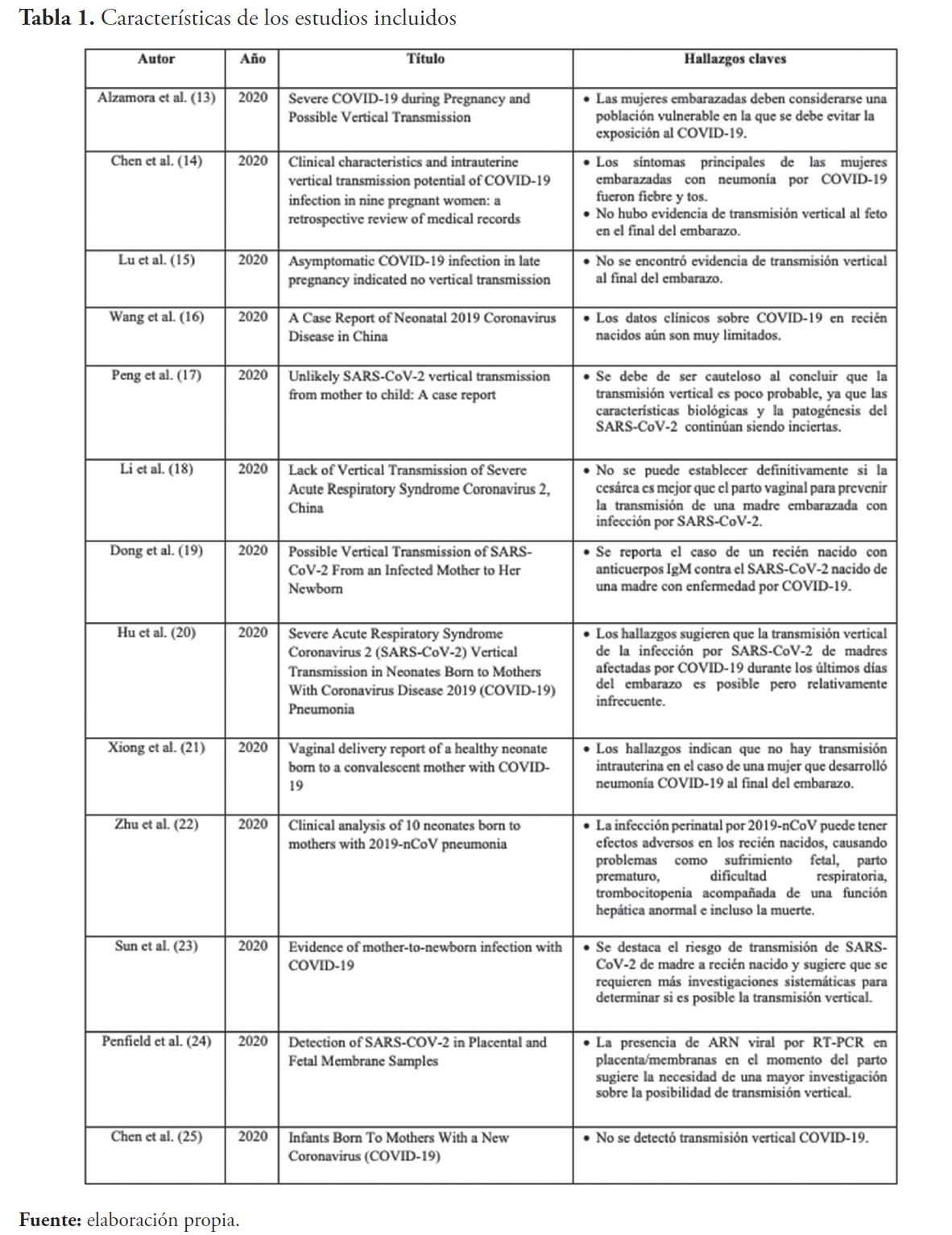
Con el fin de manejar toda la información disponible, todos los estudios que cumplieron los criterios fueron incluidos. Se hicieron esfuerzos para que ningún caso se duplicara tomando en cuenta las edades de las pacientes, ciudades y hospitales donde se realizaron los ingresos, y las fechas de los casos. Características de los estudios incluidos se presentan en la tabla 1.
Resultados
En esta revisión literaria fueron incluidos 13 estudios según los criterios de elegibilidad. Un total de 50 pacientes embarazadas positivas para COVID-19 y 51 neonatos, incluyendo dos gemelos, fueron estudiados. Una gran parte de los estudios fueron originados en China, pero se incluyeron estudios de casos procedentes de Estados Unidos y Francia.
El rango de edad de las pacientes embarazadas fue de 22-41 años de edad y todas, a excepción de una paciente, presentaron síntomas sugestivos de COVID-19. Las presentaciones clínicas más comunes incluyeron fiebre, tos, y dificultad respiratoria. Del total de pacientes, 26 recibieron algún tipo de tratamiento durante el curso de la enfermedad (oxígeno por cánula, antibióticos, antivirales, esteroides, o suplementos vitamínicos), y 3 de ellas lo recibieron previo al desembarazo. Solo 1 paciente requirió de ventilación mecánica durante el curso de su enfermedad. Se desconoce las intervenciones recibidas en 18 pacientes, mientras que 6 pacientes evolucionaron sin ningún tipo de tratamiento.
El desembarazo de 38 pacientes fue por vía alta y 12 pacientes fueron desembarazadas por vía baja. La principal indicación para las 38 cesáreas realizadas fue la prevención de la transmisión del COVID-19. Entre otras indicaciones estuvieron placenta previa, pérdida del bienestar fetal, cesárea anterior, preeclampsia descompensada y necesidad de ventilación mecánica en la madre. Según la edad gestacional, 18 de los neonatos nacieron pretérmino, mientras que 33 fueron a término.
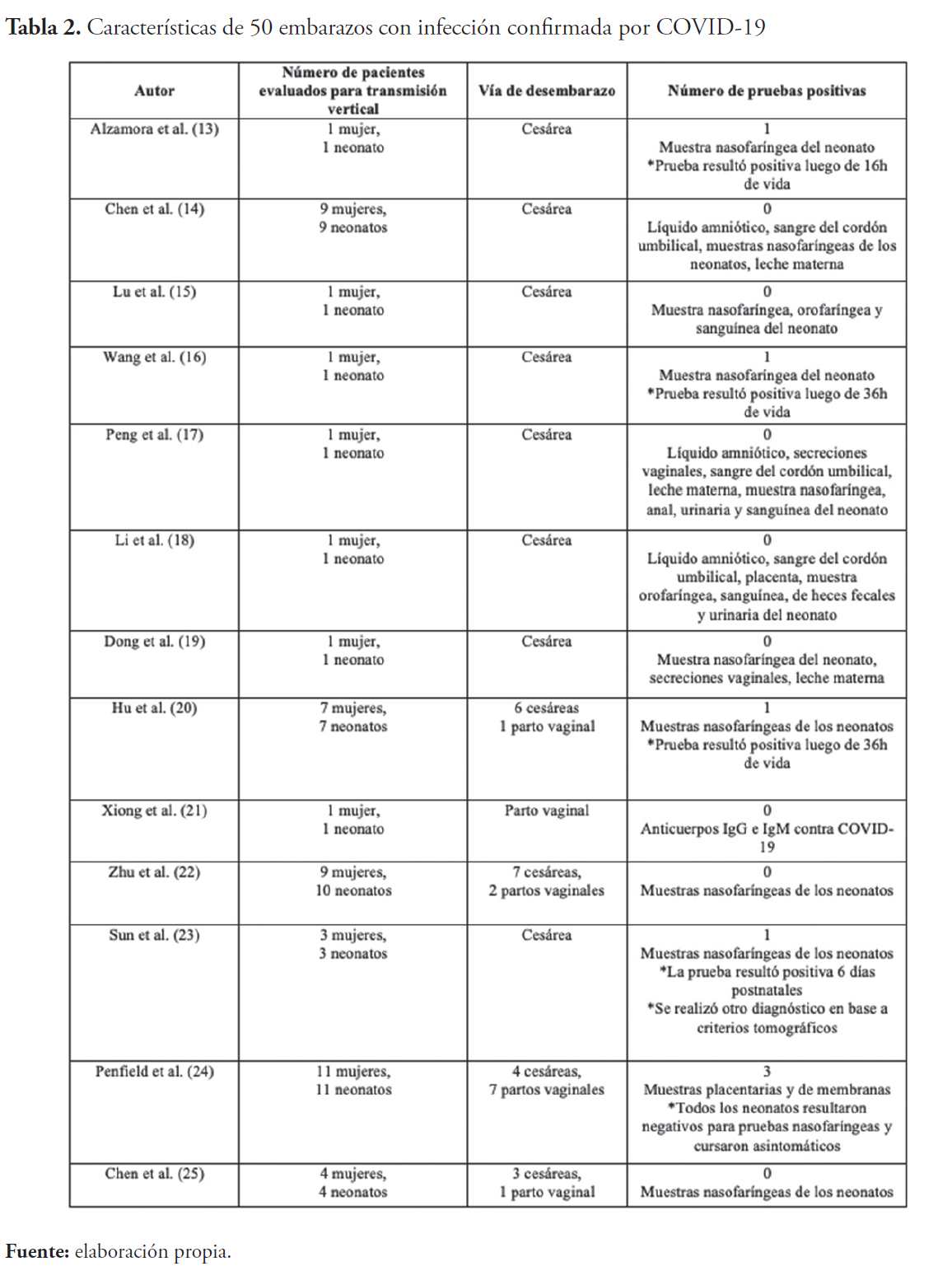
En 7 de los 51 neonatos estudiados en esta revisión, se obtuvo resultados positivos; de los cuales 4 fueron de hisopado nasofaríngeo y 3 correspondieron a muestras placentarias y de membranas fetales. La técnica utilizada fue reacción en cadena de polimerasa o PCR por sus siglas en inglés. Solo 3 neonatos del total estudiado presentaron síntomas correspondientes a COVID-19. En 1 de ellos sus pruebas se mantuvieron negativas, por lo que el diagnóstico de COVID-19 fue establecido por criterios radiológicos (tabla 2).
De los neonatos, 43 fueron dados de alta en condiciones estables, 7 permanecieron hospitalizados con el fin de estabilizarlos antes de su egreso, y 1 de ellos falleció debido a complicaciones no correlacionadas con COVID-19. De los casos revisados, la condición médica de 1 de las pacientes embarazadas se deterioró culminando en su deceso. El resto de las pacientes tuvieron un curso clínico más favorable, y se recuperaron exitosamente.
Discusión
Esta revisión resume los hallazgos estudiados sobre la posibilidad de transmisión vertical en 50 embarazos. Aunque la evidencia no sugiere la transmisión vertical del SARS-CoV-2, no lo descarta definitivamente.
Alzamora et al.13 presentó el caso de un neonato con un resultado positivo de una muestra de hisopado nasofaríngeo, tomada a las 16 horas de vida del neonato, lo que genera la sospecha de transmisión vertical. Sin embargo, la negatividad de las pruebas de IgG e IgM al momento del nacimiento, y la falta de muestras de líquido amniótico, cordón umbilical y placenta son limitantes significativas para establecer este riesgo. Las mismas limitaciones presentan los casos reportados por Hu et al.20 cuyas pruebas de hisopado nasofaríngeo fueron colectadas con un retraso de entre 24-36 horas después del nacimiento, y no se acompañaron de otras muestras que sostendrían una posibilidad de transmisión vertical.
Wang et al.16 publicaron el caso de un neonato positivo en una muestra de hisopado nasal al que sí se le colectó muestras de placenta y cordón umbilical, las cuales fueron reportadas negativas, soportando la idea de que no hubo trasmisión vertical. Nuevamente, el retraso en la toma de muestra es un factor importante a tomar en cuenta. El autor considera que las técnicas de laboratorio pudieran tener limitantes en reconocer cargas virales bajas en las muestras de placenta y cordón umbilical estudiados en esta publicación. Las limitantes de las pruebas de laboratorios quedan evidenciadas en la publicación de Sun et al.23 que presenta el caso de un neonato sintomático cuyas pruebas se mantuvieron negativas, y cuyo diagnóstico debió establecerse por criterios radiológicos.
Sun et al.23 además describieron el caso de un neonato quien resultó positivo para SARS-CoV-2 en el día postnatal número 6. El mismo fue egresado del hospital a las 11 horas de vida y se mantuvo aislado de su madre desde el nacimiento. Sin embargo, su cuidador posteriormente resultó positivo para COVID-19. Se desconoce si la transmisión al recién nacido fue intrauterina o debido a la exposición a una persona infectada.
Penfield et al.24 estudiaron muestras de placentas y membranas fetales de 11 pacientes. Ninguno de los 11 casos mostró evidencia clínica de transmisión vertical y todos los hisopados nasofaríngeos de los neonatos presentaronresultados negativos. Sin embargo, 1 muestra de placenta y 2 de membranas fetales resultaron positivas. En todos los casos, el desembarazo ocurrió durante el curso activo de la enfermedad, por lo que una posibilidad es que las muestras pudieron contaminarse con sangre materna.
La evidencia de esta revisión va acorde con el consenso médico hasta la fecha, el cual no contraindica el desembarazo por vía vaginal siempre que la condición materna lo permita. En los casos incluidos no se evidenció que el desembarazo por cesárea sea un factor protector para el neonato.
La principal limitación de esta revisión es que solo se incluyeron pacientes cursando en el segundo y tercer trimestre de embarazo al momento del diagnóstico de COVID-19. Mayores esfuerzos deben hacerse para el reporte de casos durante el primer trimestre, que pudiera esclarecer el impacto de la infección durante esa edad gestacional. Igualmente, el retraso en la toma de muestra del hisopado nasofaríngeo en muchos de los neonatos estudiados, y la ausencia de prueba realizadas a muestras de líquido amniótico, cordón umbilical y placenta, en muchos de los casos incluidos en este reporte, dificulta establecer conclusiones definitivas extrapolables a la población en general. Actualmente, los estudios reportados son de una cantidad limitada de casos y desarrollados en el contexto de una pandemia.
Conclusión
En conclusión, actualmente no hay evidencia definitiva que soporte la transmisión vertical de COVID-19 durante el segundo y el tercer trimestre del embarazo. La transmisión materno-fetal del virus SARS-CoV-2 no se detectó en una gran parte de los casos reportados. Del total de 51 neonatos, 7 presentaron alguna prueba positiva para el SARS-CoV-2; 4 de ellas correspondientes a hisopado nasofaríngeo, y 3 correspondientes a muestras de placenta y membranas fetales. Solo 3 neonatos del total estudiado presentaron síntomas propios de la enfermedad, 1 resultó negativo en todas las pruebas que le fueron realizadas, sin embargo, se le estableció el diagnóstico por criterios radiológicos.
Conflictos de Interés: las autoras declaran no tener ningún conflicto de interés en referencia a esta publicación.
Referencias
- Rothan HA, Byrareddy SN. The epidemiology and pathogenesis of coronavirus disease (COVID-19) outbreak. Journal of Autoimmunity. 2020;109(102433):102433.
- Adhikari SP, Meng S, Wu Y-J, Mao Y-P, Ye R-X, Wang Q-Z, et al. Epidemiology, causes, clinical manifestation and diagnosis, prevention and control of coronavirus disease (COVID-19) during the early outbreak period: a scoping review. Infect Dis Poverty. 2020;9(1):29.
- Mcintosh, K. Up To Date. [Online]. Available from: https://www.uptodate.com/contents/coronavirus-disease-2019-covid-19-epidemiology-virology-and-prevention [Accessed 26 May 2020].
- World Health Organization. Coronavirus disease (COVID-19) outbreak. [Online]. Available from: https://www.who.int/emergencies/diseases/novel-coronavirus-2019 [Accessed 26 May 2020].
- Gorbalenya AE, Baker SC, Baric RS, de Groot RJ, Drosten C, Gulyaeva AA, et al. Severe acute respiratory syndrome-related coronavirus: The species and its viruses – a statement of the Coronavirus Study Group [Online]. BioRxiv. 2020. Available from: https://www.biorxiv.org/content/10.1101/2020.02.07.937862v1. [Accessed 26 May 20536–54420]
- Rasmussen SA, Smulian JC, Lednicky JA, Wen TS, Jamieson DJ. Coronavirus Disease 2019 (COVID-19) and pregnancy: what obstetricians need to know. Am J Obstet Gynecol, 2020;222(5):415–26.
- Schwartz DA, Graham AL. Potential maternal and infant outcomes from (Wuhan) Coronavirus 2019-nCoV infecting pregnant women: Lessons from SARS, MERS, and other human Coronavirus infections. Viruses. 2020;12(2):194.
- Liu W, Wang Q, Zhang Q, Chen L, Chen J, Zhang B, et al. Coronavirus disease 2019 (COVID-19) during pregnancy: A case series. 2020. Available from: https://www.preprints.org/manuscript/202002.0373/v1 [Accessed 26 May 2020]
- Hegewald MJ, Crapo RO. Respiratory physiology in pregnancy. Clin Chest Med, 2011;32(1):1–13.
- Mehta M, Uchil D. Respiratory diseases in pregnancy. En: Handbook of Obstetrics and Gynecology for Asia and Oceania. Jaypee Brothers Medical Publishers (P) Ltd.; 2016. p. 281.
- Vasudeva A, Bhat RG, Ramachandran A, Kumar P. Infection and acute respiratory distress syndrome during pregnancy: a case series of preventable maternal deaths from southern India. J Infect Public Health, 2013;6(1):55–7.
- Yang H, Wang C, Poon LC. Novel coronavirus infection and pregnancy. Ultrasound Obstet Gynecol, 2020;55(4):435–7.
- Alzamora MC, Paredes T, Caceres D, Webb CM, Valdez LM, La Rosa M. Severe COVID-19 during pregnancy and possible vertical transmission. Am J Perinatol, 2020;37(8):861–5.
- Chen H, Guo J, Wang C, Luo F, Yu X, Zhang W, et al. Clinical characteristics and intrauterine vertical transmission potential of COVID-19 infection in nine pregnant women: a retrospective review of medical records. Lancet, 2020;395(10226):809–15.
- Lu D, Sang L, Du S, Li T, Chang Y, Yang X-A. Asymptomatic COVID-19 infection in late pregnancy indicated no vertical transmission. J Med Virol, 2020;92(9):1660–4.
- Wang S, Guo L, Chen L, Liu W, Cao Y, Zhang J, et al. A case report of neonatal 2019 Coronavirus disease in China. Clin Infect Dis, 2020;71(15):853–7.
- Peng Z, Wang J, Mo Y, Duan W, Xiang G, Yi M, et al. Unlikely SARS-CoV-2 vertical transmission from mother to child: A case report. J Infect Public Health, 2020;13(5):818–20.
- Li Y, Zhao R, Zheng S, Chen X, Wang J, Sheng X, et al. Lack of vertical transmission of severe acute respiratory syndrome Coronavirus 2, China. Emerg Infect Dis, 2020;26(6):1335–6.
- Dong L, Tian J, He S, Zhu C, Wang J, Liu C, et al. Possible vertical transmission of SARS-CoV-2 from an infected mother to her newborn. JAMA, 2020;323(18):1846–8.
- Hu X, Gao J, Luo X, Feng L, Liu W, Chen J, et al. Severe acute respiratory syndrome Coronavirus 2 (SARS-CoV-2) vertical transmission in neonates born to mothers with Coronavirus disease 2019 (COVID-19) pneumonia. Obstet Gynecol, 2020;136(1):65–7.
- Xiong X, Wei H, Zhang Z, Chang J, Ma X, Gao X, et al. Vaginal delivery report of a healthy neonate born to a convalescent mother with COVID--19. J Med Virol, 2020;92(9):1657–9.
- Zhu H, Wang L, Fang C, Peng S, Zhang L, Chang G, et al. Clinical analysis of 10 neonates born to mothers with 2019-nCoV pneumonia. Transl Pediatr, 2020;9(1):51–60.
- Sun M, Xu G, Yang Y, Tao Y, Pian-Smith M, Madhavan V, et al. Evidence of mother-to-newborn infection with COVID-19. Br J Anaesth, 2020;125(2):e245–7.
- Penfield CA, Brubaker SG, Limaye MA, Lighter J, Ratner AJ, Thomas KM, et al. Detection of severe acute respiratory syndrome coronavirus 2 in placental and fetal membrane samples. Am J Obstet Gynecol MFM, 2020;2(3):100133.
- Chen Y, Peng H, Wang L, Zhao Y, Zeng L, Gao H, et al. Infants born to mothers with a new Coronavirus (COVID-19). Front Pediatr, 2020;8:104.

